4.1. Синдром дыхательных расстройств взрослых
Состояние, именуемое синдромом дыхательных расстройств взрослых, а за рубежом называемое респираторным дистресс-синдромом взрослых (ARDS), было описано D. G. Ashbaugh и соавт. (1967) на основе изучения данных о 12 больных, у которых клиническая картина заболевания характеризовалась одышкой, гипоксемией, сниженной податливостью легких, диффузными альвеолярными инфильтратами и интерстициальным отеком легких. Авторы предложили и ввели термин ARDS (в котором фигурирует слово «взрослых»), полагая, что дефект сурфактантной системы при описываемом синдроме сходен с тем, который бывает при специфическом синдроме дыхательных расстройств новорожденных. В дальнейшем F. D. Moore (1969) показал, что феномен повреждения сурфактантной системы вторичен и не является ведущим в патогенезе синдрома. F. D. Moore описал синдром как неспецифическое следствие шока и травмы и других инициирующих факторов, например передозировки инфузионных сред, переливания крови, жировой эмболии и др. Справедливости ради надо сказать, что СДРВ, поразивший воображение D. G. Ashbaugh и соавт. и надолго приковавший к себе внимание в 70—80-х годах, описывался и ранее под различными наименованиями. Хорошо известны сейчас термины «шоковое легкое», «влажное легкое», «тяжелое легкое», «легкие Дананга», «некардиогенный отек легких», «болезнь гиалиновых мембран взрослых» и др.
В клинической практике наиболее часто наблюдаются варианты ОДН, возникающей у крайне тяжело больных, перенесших стрессовую ситуацию, например тяжелую травму, кровопотерю, большую операцию с гемотрансфузией или массивной инфузией растворов, или находящихся в критическом состоянии в результате сепсиса (септический шок), панкреатита, перитонита, гиповолемии. В течение последних десятилетий СДРВ стал предметом особого внимания специалистов различного профиля, прежде всего реаниматологов, а также хирургов, кардиологов, пульмонологов. В связи с этим значительно улучшилась диагностика синдрома, врачи стали чаще ставить обоснованный диагноз начальных форм ОДН даже при сохраненной функции внешнего дыхания и в отсутствие явных признаков гипоксии.
По данным F. D. Moor и соавт. (1969), N. O'Connor и F. D. Moor (1980), СДРВ наблюдался у 7з больных, умерших после тяжелых хирургических заболеваний.
В начале 70-х годов в США были проведены исследования по национальной программе изучения и лечения ОДН. По данным 9 отделений интенсивной терапии, оценено 150000 больных с ОДН, поступивших в течение года. 40 000 больных из этого числа умерли непосредственно от ОДН. Эти результаты указывают на чрезвычайную важность проблемы в целом.
W. R. Baumari и соавт. (1986) наблюдали 11 112 больных, поступивших в палаты интенсивной терапии. Из них 4926 больных находились в крайне тяжелом состоянии. Из этого числа у 90 пациентов (около 2% числа крайне тяжело больных) развился СДРВ. Смертность больных с СДРВ составила 64%. Особенно высокая смертность (86%) отмечена среди больных, у которых ОДН была обусловлена пневмоцистной пневмонией и аспирационным синдромом.
Сочетание СДРВ с поражением нескольких функций и систем одновременно обусловливает и высокую летальность этих больных [Гологорский В. А. и др., 1988]. По данным N. O'Connor и F. D. Moor (1980), летальность составляет 49%, если СДРВ является единственным заболеванием, но возрастает до 63%, если в процесс вовлекался еще один орган, до 91% —при поражении двух органов и до 97%, если, помимо легких, возникает недостаточность еще 3—4 органов. Как правило, это острая недостаточность функции почек, печени, сердечно-сосудистой системы, заболевания ЦНС или расстройства коагуляции крови. Летальность при СДРВ в значительной мере зависит от возраста: больные старше 65 лет умирают в 85% случаев. Таким образом, СДРВ можно определить как неспецифическое поражение легких, возникающее у крайне тяжело больных и приводящее к гипоксии.
С позиций патофизиологии синдром характеризуется нарушением диффузии газов и возникновением внутрилегочного сброса крови (шунта) справа налево [West J. В., 1990], с диагностических— гипоксией и зависимостью больного от высокой концентрации О2 во вдыхаемой смеси, наконец, с лечебных позиций — неизбежностью интубации трахеи (трахеостомия, ИВЛ и необходимость применения сложного комплекса лечебных мероприятий).
В качестве первичной причины СДРВ на первом месте находится сепсис. По данным R. L. Fulton и С. Е. Jones (1975), СДРВ развился у 44 из 399 больных с тяжелой травмой. У 40 из них непосредственной причиной СДРВ был сепсис. Следовательно, лечение самого сепсиса является важнейшей мерой профилактики СДРВ.
Клиническая картина. - Принято различать четыре фазы -СДРВ Описаны симптомы и лабораторные данные в каждой из них [Moore F. D. et al., 1969].
Первая фаза (фаза повреждения, или ранняя обратимая фаза) начинается обычно немедленно после эпизода агрессии — травмы, ожога, операции, кровопотери, инфаркта миокарда, септического шока и т. д. В ряде случаев эта фаза клинически не проявляется и не имеет дальнейшего развития. При дальнейшем развитии ОДН наиболее характерным клиническим признаком становится умеренная гипервентиляция (одышка), которую больной чаще всего легко переносит.
Важным фактором в возникновении критического состояния являются различные варианты расстройства кровообращения. При низкой объемной скорости кровообращения, даже в отсутствие газообменных нарушений, организм страдает от гипоксии, которая в таких случаях может быть гемической (если произошла кровопотеря) или циркуляторной. Происходит интенсивное накопление метаболических кислот, особенно лактата, сначала в тканях, а затем в крови. Если после первичного нарушения гемодинамики кровообращение улучшается, то довольно быстро восстанавливается метаболизм лактата или происходит выведение последнего — развивается метаболический алкалоз. В ряде случаев алкалоз развивается как гипокалиемический. Наблюдающаяся в этом периоде у большинства больных спонтанная гипервентиляция приводит к гипокапнии (РаСо, ниже 33 мм рт. ст.) и обусловливает дыхательный алкалоз. Таким образом, наиболее характерными признаками первой фазы ОДН у больных в критическом состоянии являются спонтанная гипервентиляция и метаболический алкалоз. Нередко больной благополучно переживает первичные циркуляторные расстройства и дыхание восстанавливается без выраженных повреждений легких.
Больные в критическом состоянии обычно подвергаются интенсивному лечению. В число основных мероприятий входят инфузии различных жидкостей, белковых растворов, плазмы, иногда (по специальным показаниям) гемотрансфузии и др. Некоторые элементы подобной интенсивной терапии могут служить основой последующих расстройств легочных функций. Если в ходе лечения не удается быстро получить желаемый эффект восстановления кровообращения и возникает необходимость продолжать массивную инфузионную терапию, то наиболее вероятно дальнейшее развитие дыхательных расстройств, приводящих к гипоксии.
Вторая фаза (ранняя прогрессирующая). Дальнейшее прогрессирование СДРВ занимает от нескольких часов до нескольких дней. Усиление одышки происходит на фоне стабильного, иногда удовлетворительного общего состояния больного и в связи с этим кажется необъяснимой. У больных в крайне тяжелом состоянии, а также при интенсивном лечении, включающем массивные гемотрансфузии, дыхательные расстройства проявляются в ранние сроки. Более позднее развитие дыхательных расстройств характерно для септических состояний и после токсико-инфекционного шока, острого панкреатита или при продолжающемся перитоните.
Довольно длительно, иногда в течение нескольких суток, кроме одышки, не удается обнаружить никаких других клинических признаков прогрессирующего СДРВ. При тщательном обследовании — физикальном и рентгенологическом — не выявляется никаких отклонений от нормы. Однако при исследовании газового состава артериальной крови обнаруживается снижение Ро2 до 75—70 мм рт. ст. при дыхании комнатным воздухом. Проба с дыханием 100%, О2 указывает на недостаточное повышение Рао2 и увеличение легочного шунта в этой фазе да 10—15% минутного объема сердца (норма — не более 2—3% сердечного выброса). Таким образом, уже во второй фазе значительная часть крови, протекающей по легким, не оксигенируется. Следовательно, эта фаза характеризуется развитием гипоксемии. Вместе с тем, несмотря на прогрессирующую ОДН, состояние больного остается удовлетворительным.
Третья фаза (поздняя прогрессирующая) характеризуется дальнейшим ухудшением состояния больного и нарастанием, явных признаков ОДН. Одышка становится выраженной, иногда мучительной, дыхательный объем увеличивается в 1,5—2 раза против нормы, нарастает гипоксемия в сочетании с гипокапнией. Наиболее характерный клинический и патофизиологический феномен — зависимость больного от кислорода. Гипоксия приобретает стойкий характер. Обычно в этой стадии интубируют трахею и начинают ИВЛ. Легочный шунт достигает 20—30% минутного объема сердца. Однако если отсутствует бронхиальная обструкция, Рао2 не возрастает.
К нарастающей гипоксемии присоединяются и другие тяжелые изменения: повышается бронхиальная секреция, возникают множественные спонтанные эмболии мелких легочных сосудов, бактериальная пневмония, развивается ДВС-синдром, катастрофически увеличивается водное переполнение легких. Аускультативно выявляются многочисленные сухие и влажные хрипы. Рентгенологически определяются очаговые и диффузные инфильтраты.
Ра02 удается поддерживать на близком к норме уровне лишь при помощи ингаляций О2 в высоких концентрациях. Величина рН крови чаще всего близка к норме из-за гипокапнии, относительно уравновешивающей нарастающую лактацидемию.
Таким образом, важнейшими признаками третьей фазы являются выраженные нарушения оксигенации крови в легких, а также неспособность больного поддерживать эффективную спонтанную вентиляцию легких.
Если осуществляется ИВЛ, то выживание больного в этой фазе все же возможно, хотя и является скорее исключением, чем правилом. Оно начинается с улучшения ответа организма да проводимую терапию, снижения зависимости больного от О2.
Вместе с отсутствием повышения Раo2 при ингаляции 100% О2 (проба Уленбрука) неблагоприятным прогностическим признаком является некупируемая гипоксемия и прогрессирующее увеличение концентрации лактата в крови. Со временем у больного развиваются кома и -последующее угасание спонтанной дыхательной активности. Наблюдающаяся ранее гипокапния «меняется повышением Рао2.
Четвертая фаза (терминальная) является финальной и кратковременной. Прогрессирует кома, еще большим становится легочный шунт (иногда 50—60% минутного объема сердца). Концентрации лактата и Расо2 увеличиваются до предельных значений. Нарастающий метаболический ацидоз (рН<7,15—7,10) не поддается коррекции. Оксигенация крови в этой фазе не улучшается с увеличением фракционной концентрации О2 во вдыхаемом газе (FiO2) и положительного давления в конце выдоха (ПДКВ), растяжимость легких все более снижается. Выживание больных в четвертой фазе СДРВ практически невозможно.
Клиническая картина дополняется нарушениями других функций и систем: прогрессируют гипотензия, олигурия, кома. Определяющие судьбу больного нарушения метаболизма имеют в своей основе не только гипоксемию, но и синдром низкого периферического кровотока. Обычно наблюдаемые аускультативные феномены и данные рентгенологического исследования в этой фазе мало помогают врачу правильно ориентироваться в ситуации. Прогрессирующая тяжелая легочная и генерализованная инфекция существенно ухудшает течение синдрома. На ЭКГ, можно видеть изменения, отражающие общую и субэндокардиальную ишемию миокарда. Обусловленное гипоксией и ацидозом замедление ритма может перейти в асистолию без каких-либо предшествующих проявлений.
Лабораторная диагностика. Развивающаяся в связи с одышкой гипокапния наблюдается обычно в течение второй и третьей фаз СДРВ. В зависимости от состояния бронхиальной проходимости Расо2. У больных колеблется в пределах 25—35 мм рт. ст.
С началом ИВЛ гипокапния становится более выраженной, так как возникает необходимость применять высокие объемы вентиляции легких. Выраженная гипокапния при СДРВ может быть опасной из-за возможности церебральной вазоконстрикции, смещения кривой диссоциации оксигемоглобина (КДО) влево и повышения возбудимости миокарда. Необходимо по возможности избегать этих вредных влияний гипокапнии. Если РаСО2 ниже 30—33 мм рт. ст., то нужно попытаться восстановить его до нормы увеличением объема мертвого пространства путем дополнительной вставки в систему дыхательных путей. Для претерминальных ситуаций характерно спонтанное восстановление Расо2 до нормальных величин, а затем медленное увеличение его до уровня выше нормы, несмотря на гипервентиляцию.
Расстройства КОС весьма характерны для СДРВ. Низкий сердечный выброс в начале заболевания вызывает увеличение концентрации лактата (L—) в крови до 2—5 ммоль/л. Таким образом, метаболический ацидоз при СДРВ почти целиком связан с накоплением L—. Как правило, L— определяется в форме «избытка лактата», т. е. накапливается в количестве, превышающем тот уровень, который может быть объяснен повышением содержания пирувата. При компенсированной ОДН, например, в первой и второй фазах СДРВ большая часть избытка лактата метаболизируется или зкскретируется и развивается средней выраженности метаболический алкалоз. Обычно алкалоз является результатом комбинации различных факторов, например потери НС1 при назогогастральной аспирации или после рвоты, инфузии растворов гидрокарбоната натрия в начальном периоде лечения, метаболизма стабилизатора донорской крови цитрата натрия при гемотрансфузиях. Алкалоз усиливается в связи с секрецией альдостерона, который способствует задержке NaHCO3 почками, особенно на фоне гипохлоремии. В терминальной фазе алкалоз вновь сменяется гипоперфузионным метаболическим ацидозом. Концентрация L— в крови повышается до уровня, выше наблюдавшегося в первой фазе; к моменту смерти он может достигать 30 ммоль/л или больше.
Другие лабораторные проявления у этих пациентов в целом определяются преобладающими в данный момент нелегочными синдромами, являющимися выражением полиорганной дисфункции, например почечной недостаточностью, поражением ЦНС, недостаточностью сердечно-сосудистой систем, печени и системы коагуляции крови. Почечная недостаточность ведет к повышению концентраций мочевины и креатинина в крови, повышению К+ и острой гипокальциемии. Снижается экскреция лекарств из организма, особенно мышечных релаксантов и антибиотиков.
В связи с развитием гипоксии возникают расстройства сознания вплоть до комы. На ЭЭГ часто регистрируются нарушения ритмики, однако ценность этого исследования в диагностике поражения ЦНС при ОДН невелика.
Острая печеночная недостаточность при критических состояниях наиболее часто развивается так же, как у септических больных, или вследствие системной гипоперфузии. В значительной степени этому способствует и гипоксия.
Увеличение активности печеночных ферментов, особенно щелочной фосфатазы, наблюдается, как правило, раньше, иногда задолго до гипербилирубинемии. Наконец, при ОДН нередко развиваются изменения свертывающей системы крови. Часто они бывают следствием массивной гемотрансфузии, обширного повреждения тканей или сепсиса. Существенно снижается количество тромбоцитов, а также укорачивается (а при поздних фазах удлиняется) протромбиновое и активированное частичное тромбопластиновое время, что может свидетельствовать о развитии ДВС-синдрома. Повышение уровня продуктов деградации фибрина и фибриногена (ПДФ) свидетельствует о глубоком расстройстве внутрисосудистой коагуляции и распаде образующихся в сосудах сгустков крови.
Рентгенологическая диагностика. Информативность рентгенологической картины при СДРВ в значительной степени зависит от выраженности отека легких и продолжительности самого синдрома. При этом на рентгенограммах можно видеть признаки венозной гипертензии, проявляющиеся расширением рисунка венозной сети преимущественно в области верхушек легких, в сочетании с умеренным спазмом вен в нижних отделах их.
Отек легких может развиваться как в интерстициальной ткани, так и внутриальвеолярно. Иногда ему сопутствуют гипернатриемия и высокая осмоляльность плазмы. Появление влажных хрипов в легких свидетельствует о накоплении жидкости в альвеолярном пространстве. Для успеха лечения чрезвычайно важно диагностировать начальные стадии отека. Рентгенологическое исследование позволяет сделать это довольно уверенно.


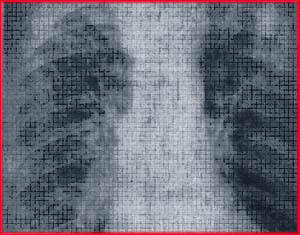
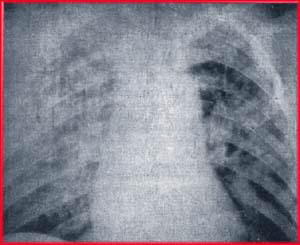
Рис. 4.1. Рентгенологическая картина при СДРВ.
а — начальные фазы синдрома: усиление сосудистого компонента легочного рисунка главным образом за счет венозных стволов, возникновение очаговоподобных тканей, периваскулярные и перибронхиальные муфты: б — понижение прозрачности легочного рисунка, сливающиеся очаговоподобные хлопьевидные тени различной выраженности.
Интерстициальный отек легких в начальных стадиях СДРВ может проявляться на рентгенограммах хлопьевидными размытыми тенями, усилением сосудистого компонента легочного рисунка, главным образом за счет венозных стволов, наличием горизонтально распространяющихся тонких линий преимущественно в краевых отделах легких (рис. 4.1, а).
При нарастании интерстициального отека легких на рентгеновских снимках сосудистый рисунок еще более усиливается, появляются сетчатость его и очаговоподобные тени. Отмечается также размытость теней сосудов. Вокруг сосудов, отображенных в срезе, возникают периваскулярные и перибронхиальные муфты.
При хорошем качестве рентгенограмм удается видеть набухшие, радиально расположенные лимфатические сосуды в виде тонких прямых линий, пересекающих крупные сосуды.
В поздних фазах рентгенологическая картина СДРВ характеризуется слиянием очаговоподобных теней и линий однообразной плотности, усилением рельефа сосудистого рисунка в области корня легкого и снижением прозрачности легочного рисунка (рис. 4.1,6). В результате образования легочного патологического шунта и в связи с тромбозом мелких и средних легочных сосудов возникают другие многочисленные тени неспецифической природы неодинаковых размеров и конфигураций, расположенные в различных областях легких, чаще в непосредственной близости к корню легкого.
Этиологические и патогенетические факторы. СДРВ — состояние, которое вызывается множеством причин и их сочетаний и, как правило, возникает в условиях критического состояния. Поскольку СДРВ сопутствует тяжелым повреждениям, пытались связать возникновение поздних дыхательных расстройств у раненых с прямой травмой грудной клетки и непосредственной травмой легких. Однако оказалось, что у раненых с обширной травмой тела, в частности с повреждениями нижних конечностей, СДРВ развивается чаще, чем у раненых с травмой грудной клетки. Создавалось впечатление, что главной причиной СДРВ является травматический или токсико-инфекционный шок. Дальнейшие исследования показали, что геморрагический шок не приводит к последующей дыхательной недостаточности, если в клиническом течении не участвовали другие факторы, связанные не с самой кровопотерей, а с ее последствиями и лечением геморрагии (например, с развитием вторичной инфекции, массивной травмой, трансфузионными реакциями, гемолизом и т. д.).
Легочное кровообращение. В настоящее время известно, что недостаточная легочная перфузия не вызывает существенных структурных повреждений легких, приводящих к СДРВ. Вместе с тем снижение перфузионного давления в сосудах легких и снижение объема легочного кровообращения приводит к функциональным расстройствам а легких. Существенно меняется соотношение вентиляция/перфузия: возникает патологический легочный шунт, являющийся главной причиной гипоксемии, увеличивается объем мертвого пространства [West J., 1974]. Этому способствует также возникающая при критических состояниях внутрисосудистая коагуляция крови (ДВС-синдром).
Инфузионная терапия и гемотрансфузия. В критическом состоянии больные, как правило, подвергаются массивной терапии в виде инфузий крови, плазмы, растворов коллоидов, кристаллоидов и других плазмозаменителей. Известно, что даже при строгом режиме приготовления официнальных растворов в них остаются мельчайшие частицы, которые при переливании задерживаются прежде всего легочными капиллярами; закупоривая их. Целлюлоза, микроскопические частицы резины, микроскопические осколки стекла, нерастворимые химические соединения, грибы и другие тела являются основным материальным субстратом, который легкие задерживают, выполняя роль биологического фильтра. До 40% переливаемых без специальных микрофильтров растворов содержат такие субстраты. В результате в легких образуются воспалительные микроскопические инфильтраты, являющиеся центрами внутрисосудистой гемокоагуляции, превращающиеся затем в воспалительные (асептические или даже септические) гранулемы. Это способствует формированию легочного патологического шунта. Целлюлоза является главным материалом подобной эмболии [Johnas H., 1967]. Она вызывает наиболее выраженную реакцию окружающих тканей. Однако легочную патологию обусловливает не только воспалительный процесс: множественные мелкие эмболы, закупоривающие мелкие капиляры легких, сами по себе приводят к повышению альвеолярного мертвого пространства, а затем и к закономерному увеличению венозного примешивания.
Обычно растворы для внутривенных инфузий на глаз вполне доброкачественны. Частицы размером меньше 40 мкм невооруженным глазом не видны даже в проходящем солнечном свете. Между тем именно такого размера частицы наиболее интенсивно задерживаются в капиллярной сети легких, вызывая патологическую картину. Очевидно, что использование специальных фильтров при любых внутривенных инфузиях, особенно массивных инфузиях у больных в критическом состоянии, крайне необходимо.
Среди множества факторов, способствующих возникновению и прогрессированию СДРВ при критических состояниях, существенное место принадлежит венозной перегрузке легких переливаемой жидкостью. При вскрытии умерших не ранее чем через 1 сут после возникновения критического состояния и начала массивной инфузионной терапии обычно обнаруживают интер-стициальный отек легких — так называемые тяжелые влажные легкие [Moore F. D. et al., 1969]. H. Jenkins и соавт. (1950) назвали подобный отек легких конгестивным ателектазированием, подчеркивая тем самым, что генез нарушений, связанных с «влажным легким», обусловлен не столько повышенным содержанием жидкости в легких, сколько спадением альвеол в результате накопления жидкости в интерстициальном пространстве.
Таким образом, главной причиной интерстициального отека легких, с которого в сущности начинается СДРВ, является передозировка жидкости на первых этапах лечения, когда представляется, что в основе патологического синдрома лежит ги-поволемия. Нередко этому способствует избыточная гемотрансфузия или введение неколлоидных растворов.
Лечение с применением высокообъемной трансфузии продолжают нередко и после того, как необходимость в этом, обусловленная циркуляторной недостаточностью, уже исчезла. Чаще такая перегрузка выявляется при наличии поражения миокарда. Избежать этого опасного явления можно лишь при хорошей координации трансфузионной программы с действительными жидкостными потребностями организма. Это возможно при внимательном мониторном контроле артериального давления, ЦВД, диуреза и в ряде случаев при контроле сердечного выброса и давления заклинивания легочной артерии. Если восстановления основных показателей гемодинамики не удается достичь инфузией жидкостных растворов или гемотрансфузией или если повышение легочного капиллярного давления (давление заклинивания) не сопровождается восстановлением системного артериального давления и не улучшает взаимоотношений в периферическом и легочном кровотоке, то следует заподозрить центральную причину (например, тампонаду сердца или, что более вероятно, ишемию миокарда и левожелудочковую недостаточность). При использовании в общей системе лечения СДРВ неколлоидных растворов (например, изотонического раствора хлорида натрия, лактата натрия или глюкозы) возникает несколько существенных моментов, которые всегда следует иметь в виду. Во-первых, может развиться тяжелая степень гипопротеине-мии, которая способствует развитию интерстициального отека легких. Важно отметить, что подобная гипопротеинемия наблюдается, как правило, при вполне удовлетворительном центральном венозном давлении.
Во-вторых, левожелудочковая недостаточность, диагностированная на основании повышения давления заклинивания легочной артерии, может развиться и при нормальном правожелудочковом конечном диастолическом давлении (нормальном давлении в правом предсердии и ЦВД) и наблюдаться достаточно долго (в несколько часов или дней), т.е. пока клапаны легочной артерии остаются состоятельными и сократимость правого желудочка не страдает.
Следовательно, левожелудочковую недостаточность, угрожающую отеком легких при инфузий изотонического раствора хлорида натрия, нельзя на первых порах диагностировать, основываясь на повышении давления в правых отделах сердца, а также по показателям ЦВД.
В-третьих, если гипопротеинемия является результатом потери крови (белков) и чрезмерной инфузий кристаллоидных растворов, то явная жидкостная перегрузка, осложняющаяся отеком легких, может проявиться значительно раньше, чем возникнут изменения ЦВД. Наиболее вероятен подобный ход событий у больных с тяжелым токсикозом, приводящим к повышению капиллярной проницаемости.
Имеется несколько ориентировочных приемов, которые помогают предупредить перегрузку жидкостью и выявить ее. Прежде всего следует количественно оценить объем жидкости, введенной больному. Доза кристаллоидов, в том числе растворов электролитов, должна соответствовать рассчитанным для таких ситуаций потребностям с учетом третьего пространства, воды местных отеков, потребности возмещения кровопотери, массы тела и, наконец, предшествующего состояния гидратации. Кроме того, следует определять гематокрит и диурез. У здоровых молодых людей при устойчивой гемодинамике почасовой диурез — наиболее чувствительный показатель гидратации. Диурез выше 80—100 мл/мин надо расценивать как предупреждение о том, что внеклеточное пространство переполнено жидкостью. Однако нужно помнить, что полиурия может отражать и полиурическую фазу почечной недостаточности.
Важность ежедневных подсчетов жидкостного баланса и обоснований объемов внутривенных инфузий в предупреждении легочной недостаточности не только следует из очевидных причин зависимости между жидкостными объемами тела, но и обусловлена исключительными трудностями коррекции этих объемов у тяжело больных. Клинически значительная передозировка кристаллоидов и электролитных растворов проявляется возникновением хрипов в легких и повышением ЦВД. Ликвидировать последствия такой передозировки прекращением введения жидкостей или инъекцией диуретиков, а также кардиотониче-ских средств удается не всегда. Массивная диуретическая терапия, например фуросемидом, может осложняться сердечными, аритмиями, особенно у больных старческого возраста, у которых раньше применялась терапия дигиталисом. Возникает неудовлетворение от такой терапии, и, главное, не устраняется, а возрастает опасность развития легочных осложнений вплоть до тяжелого отека легких, пневмонии и ОДН.
Возникновение и развитие СДРВ у больных в критическом состоянии может быть обусловлено и переливанием крови, которое в подобных случаях бывает многократным и массивным. Нередко объем перелитой крови составляет несколько литров. Ряд феноменов и риск массивных гемотрансфузий мы обсуждаем в главе «Синдромы шока и полиорганная недостаточность» и в других наших сообщениях [Рябов Г. А., 1988]. Следует подчеркнуть, что в практической деятельности реаниматолога встречаются ситуации, когда массивная гемотрансфузия при полном понимании опасностей, связанных с ней, остается главным методом лечения, способным сохранить жизнь больного.
У больных в критическом состоянии с СДРВ отрицательный эффект гемотрансфузий обусловлен в основном оседанием в капиллярах легких агрегатов эритроцитов и тромбоцитов и высвобождением из тромбоцитов вазоактивных веществ. Развивается тромбоэмболия, являющаяся основой формирования дополнительных внутрисосудистых тромбов, усиливает выраженность легочного шунта. Значение этого фактора подчеркивается тем обстоятельством, что в переливаемой донорской крови 30%, эритроцитов могут быть агрегированными. Если к этому добавить, что 25—30% перелитых эритроцитов почти немедленно секвестрируется и депонируется в различных органах и тканях, то становится очевидной необходимость всякий раз возможные выгоды гемотрансфузий соотносить с ее отрицательными результатами и искать альтернативные решения проблемы.
Мы уже указывали [Рябов Г. А., 1979] на эффект легочной и системной вазоконстрикции при гемотрансфузий. Он выражается в повышении артериального давления в обоих кругах кровообращения, обусловленном высвобождением серотонина и других вазоактивных веществ. Этот эффект не исчезает и при использовании микрофильтров, поскольку образующиеся на них пластинчатые тромбы также способны выделять вазоактивные субстраты.
Следует также упомянуть о скрытой опасности переливания свежей крови (не подвергавшейся замораживанию и малых сроков хранения). Такая опасность связана с иммунной активностью лейкоцитов, оседающих в капиллярах легких и вызывающих развитие воспалительных гранулем в легких. Замораживание крови, как известно, подавляет ее иммунную активность. Этот вопрос был хорошо изучен в экспериментах R. Nahas и соавт. (1965), S. Согг и L. Webb (1968) и др.
Внутри сосудистая коагуляция крови. Феномен свертывания крови внутри сосудов, в том числе легочных, у больных с кровопотерей и в состоянии шока впервые подробно был описан R. M. Hardaway и соавт. (1965, 1966). Активация коагуляционной системы организма приводит к образованию неустойчивых внутрисосудистых тромбов. Этот процесс находится в тесной зависимости от внутрисосудистой агрегации эритроцитов и тромбоцитов, которые при шоковой активации плазменных факторов становятся центрами образующихся тромбов. Этому способствуют капилляростаз и замедление кровотока в некоторой части легочных сосудов. Подобные мелкие тромбы могут лизироваться и исчезнуть или претерпеть процесс организации тромба.
Внутрисосудистая агрегация форменных элементов крови хорошо изучена и советскими авторами [Чернух А. М. и др., 1975]. Главное следствие подобных тромботических процессов в легких — патологическое шунтирование крови и гипоксия. В образовавшихся микросгустках крови тромбоциты высвобождают факторы, которые вызывают затем бронхоконстрикцию во всех зонах легких, что ведет к углублению так называемого синдрома промахивания и способствует разобщению вентиляции и кровотока [West J., 1974]. Аналогичные процессы происходят в тромбах, образующихся на основе агрегатов клеток при многократных переливаниях донорской крови.
Жировая эмболия. Хорошо известна жировая эмболия ветвей легочной артерии, возникающая при травматических повреждениях и, особенно, при переломах костей.
Классическая эмболия жировыми каплями вызывает тяжелые изменения в легких. У больных возникают одышка, тахикардия, затем к общим симптомам присоединяются более или менее выраженные гипоксия и гиперкапния. При рентгенологическом исследовании характерных проявлений обнаружить не удается, как и при материальной эмболии любыми другими частицами. При патологоанатомическом исследовании в зонах эмболии выявляются инфильтраты различных размеров.
В критическом состоянии возможен и другой механизм эмболии мелких ветвей легочной артерии. Он развивается в результате образования в крови нейтрального жира из свободных жирных кислот как выражение стрессовых реакций. С. Britke и соавт. (1965) назвали это явление «мобилизация жира», или «биохимическая жировая эмболизация», и связали его с длительным повышением уровня катехоламинов в крови. Содержание общих жирных кислот в сыворотке крови у больных в критическом состоянии обычно высокое и достигает иногда 6—8 г/л. Это сочетается с повышением содержания нейтральных жиров в сыворотке крови до 3—5 г/л.
Жирные кислоты в плазме крови обычно связаны с альбуминами и нетоксичны. В норме в этом состоянии они транспортируются в печень, скелетные мышцы и сердце. Появляющиеся в крови в условиях стресса и гипоксии частицы нейтрального жира под влиянием клеточных липаз постепенно гидролизуются до жирных кислот. Не связанные с белками жирные кислоты в ряде случаев могут проявлять токсические свойства. Наиболее токсична олеиновая кислота: она повреждает легочный капиллярный эндотелий, ингибирует продукцию сурфактанта, что способствует микроателектазированию в легких.
Другой механизм жировой эмболии обусловлен естественной эволюцией тромбоцитарных тромбов. Тромбоциты и образовавшиеся в сосудах белые тромбы позже распадаются и превращаются в глобулы, которые и являются частично источником жирных кислот.
Очищение легких от триглицеридов и жирных кислот можно активировать введением гепарина. Известно, что при критическом состоянии образуется дефицит эндогенного гепарина, который может быть связан как с угнетением функции печени, так и с усиленным расходом его в периферических тканях в процессе гидролиза местных жирных кислот [Goran A., Nesbakkebn R, 1969].
Токсичность кислорода. Впервые токсическое влияние кислорода на легкие было описано L. Smith в 1897 и 1899гг. Автор сделал два важных наблюдения: 1) при давлении выше, чем в обычном воздухе, кислород действует раздражающе на легкие и вызывает воспаление; 2) если легкие повреждены, то давление, при котором проявляется токсический эффект, значительно ниже того, которое требуется для здоровых легких. Таким образом, автор предупредил, что возможная токсичность О2 может ограничить его клиническое применение.
Теперь хорошо известно, что дыхание газовой смесью с высоким содержанием О2 может вызывать повреждение легких [Caldwell P. et al., 1966]. Степень повреждающего воздействия строго зависит от Ро2 вдыхаемой смеси, т. е. от F'o2 и от абсолютного давления, при котором осуществляется дыхание. Устойчивость легких к чистому О2 при низком окружающем давлении позволила использовать это явление в американских космических кораблях, где астронавты в течение нескольких недель дышат 100% О2 при давлении 0,3 атм. Возможность безопасного длительного дыхания 100% О2 была экспериментально доказана Н. Spenser (1966).
Влияние различных концентраций О2 на организм человека было изучено также в условиях повышенного атмосферного давления [Жиронкин А. Г., 1972; Петровский Б. В., Ефуни С. П., 1976; Winter S., Smith J., 1972, и др.].
С учетом широкого использования О2 в практике анестезиологии и реаниматологии представляется важным остановиться на самом главном аспекте воздействия О2 на организм — на влиянии высокого Ро2 на легкие. Практические врачи мало информированы об этой стороне кислородной терапии. В эксперименте при Ро2 дыхательной смеси выше 350—400 мм рт. ст. повреждения легких развиваются через 2—6 дней [Spenser П., 1966]. У собак возникали уплотнения легочной ткани, отек легких, кровоизлияния в них, определяемые гистологически.
Неблагоприятное влияние чистого кислорода на легкие, которое обычно развивалось в течение нескольких часов после начала дыхания 100%, О2, было подтверждено и при обследовании добровольцев [Caldwell P. et al., 1966].
Особенно выраженными оказались последствия продолжительного использования 100% О2 в сочетании с ИВЛ [Nash J., 1967]. При вскрытии умерших обнаруживали альвеолярный и интерстициальный отек легких, гистологически — расширение легочных альвеолярных перегородок, гипертрофию выстилающих клеток и гиалиновые мембраны в альвеолах^ Наиболее часто повреждения легких возникали у больных, перенесших тяжелые травмы.
В дополнение к перечисленным изменениям другие авторы указывают на истончение альвеолярных и септальных стенок, деструкцию эндотелия, некроз мембранных пневмоцитов (клетки типа I), уменьшение размеров гранулярных пневмоцитов (тип II) с последующей прогрессирующей клеточной пролиферацией [Bowden H. et al., 1968; Kapanci M. et al., 1969, и др.].
Клинические симптомы поражения паренхимы легких, возникающего под влиянием высоких концентраций О2, отражают прежде всего увеличение легочного артериовенозного шунтирования [Shapiro В. et al., 1980; Oliven A. et al., 1980] при слабо выраженном ателектазировании. Таким образом, развивающаяся у больного при дыхании 100% О2 прогрессирующая гипоксемия не может быть объяснена альвеолярным коллапсом.
В настоящее время в клинической медицине для лечения гипоксических состояний, а также для ИВЛ во время наркоза и длительной ИВЛ используют О2 только в 30—50% концентрации. Ро2 такой смеси составляет примерно 250—400 мм рт. ст., чего вполне достаточно для оксигенации крови в здоровых неповрежденных легких. По ряду причин в практических условиях иногда трудно соблюсти заданную безопасную концентрацию О2 во вдыхаемой смеси.
Аспирация. Вариант аспирации кислого желудочного содержимого (не пищи) описан С. L. Mendelson в 1946 г. и вошел в литературу под названиями «синдром Мендельсона», «острый экссудативный пневмонит» и «аспирационный синдром». Развивается острая воспалительно-экссудативная реакция слизистой оболочки бронхиального дерева с последующей обструкцией бронхиол, а также с острым воспалительным процессом в паренхиме легких. Повреждение легких возникает главным образом в тех случаях, когда рН кислого желудочного содержимого ниже 2,5. Ателектазирование массивных зон легких приводит к гиповентиляции их, нарушению соотношения вентиляция/перфузия и развитию гипоксемии.
Больные с эндотрахеальной трубкой не гарантированы от этого осложнения, так как желудочное содержимое может проникать между трубкой и трахеей, особенно при неудачном расположении трубки и при спущенной манжете. Лучший способ избежать аспирации — установить постоянный назогастральный зонд. Это должно быть обязательным и при лечении в послеоперационном периоде.
Ни при каких обстоятельствах больной не должен получить через рот значительных количеств жидкости до тех пор, пока не восстановлена удовлетворительная перистальтика. Однако, несмотря на неослабное внимание к деталям назогастральной аспирации, у некоторых больных попадание желудочного содержимого в легкие в больших или меньших количествах пока неизбежно. Это случается главным образом у больных с тяжелой черепно-мозговой травмой, а также травмой глотки и гортани, у больных, находящихся в бессознательном состянии любого происхождения, а также у больных с моторным и сенсорным параличом глотки.
При развившемся ожоге бронхов кислым содержимым желудка промывание их изотоническим раствором хлорида натрия или раствором гидрокарбоната натрия, а также последующее введение стероидных гормонов, как правило, малоэффективно.
Инфекция. В большинстве случаев бактериальная инфекция начинает играть существенную роль в патогенезе заболевания лишь в конечных стадиях синдрома. Возможно заражение следующими путями: 1) из первичного очага инфекции (перитонит, панкреатит, инфицированная рана и др.); 2) собственной кишечной флорой, ставшей для больного высоковирулентной и патогенной; 3) из окружающей среды (госпитальная инфекция); 4) из трахеостомической раны.
Развиваются различные варианты пневмонии и бронхита с обильным отделяемым, множественные септические легочные эмболические очаги, которые нередко трансформируются в абсцессы легких. Инфекция может проникать в легкие непосредственно через дыхательные пути (а также через трахеостому) или гематогенно.
В первом случае посевы содержимого бронхов свидетельствуют о совпадении инфекции с микрофлорой, характерной для данного отделения или больницы. Как правило, инфекция заносится при многократных аспирациях катетером содержимого из трахеи и бронхов, а также при длительном использовании эндотрахеальной трубки. Госпитальная инфекция наиболее интенсивно развивается у ослабленных больных. Этому способствуют отечность интерстиция легочной ткани, задержка слизи в просвете бронхов, накопление жидкости в их слизистой оболочке, нарушение дренажной функции бронхов.
Все трахеостомические раны становятся инфицированными через 2—3 сут. Обычно возбудителем служит Proteus или Pseudomonas. Фактором, предрасполагающим к развитию инфекции, является повреждение легких. Здоровые легкие, как правило, достаточно успешно противостоят трахеостомической инфекции. Нижние дыхательные пути у людей обычно стерильны. Но если дыхательные пути однажды были инфицированы, они не могут стать стерильными, пока не произойдет восстановление их анатомической целости, а также функции цилиарного аппарата бронхиол и бронхов.
Гематогенное инфицирование легких наиболее вероятно в тех ситуациях, когда имеется конкретный источник, например инфицированная рана, абсцесс или перитонит. Развивается перемежающаяся гектическая лихорадка, быстро дает рост посев крови. В легких через несколько дней находят те же микроорганизмы, что и в первичном источнике повреждения или в крови.
Преимущественное и быстрое поражение легких при наличии септического фокуса в виде абсцессов или перитонита объясняется тем, что генерализация процесса в организме происходит с обязательным участием легких как главного механического и биологического барьера для микроорганизмов.
Больные, перенесшие тяжелый шок и находящиеся в критическом состоянии, в течение нескольких дней подвергаются опасности заражения легких инфекцией из собственного желудочно-кишечного тракта. Наличие микроорганизмов в глотке, верхних дыхательных путях и кишечнике — нормальное для здорового человека явление. Как правило, подобная инфекция невирулентна. Однако она становится высоковирулентной в критическом состоянии, когда в силу тех или иных причин попадает в ткань легких и в кровеносное русло. Флора приобретает особую вирулентность через несколько дней после наложения трахеостомы. Подобные больные становятся также чрезвычайно восприимчивы к госпитальной инфекции, которая для здорового человека обычно не опасна.
Длительное применение антибиотиков направленного действия без учета чувствительности флоры больного иногда не только не способно приостановить инфекционный легочный процесс, но и повышает активность бактерий, находящихся вне сферы действия антибиотика. Особенно опасно раннее проникновение в легкие колибациллярной инфекции, в результате которого течение заболевания приобретает молниеносный характер и нередко больной погибает еще до развития картины ОДН. Разумная сдержанность в применении антибиотиков чрезвычайно важна при лечении легочных инфекционных наслоений СДРВ. Антибиотики следует выбирать в соответствии с той микробной флорой, которая дала рост в посеве содержимого из трахеи, полученного при отсасывании. Целесообразно поискать тот микроорганизм, который будет преобладать над всеми остальными в культуре. Такая ситуация характерна для больных с множественными инфицированными зонами, в частности при ожогах, когда посевы из других мест практически стерильны.
Клинический опыт показывает, что частота легочных осложнений у больных с благоприятным течением заболевания резко возрастает, если в отделение реанимации поступают больные с устойчивым инфекционным процессом (перитонит, кишечный свищ, панкреатит и др.). В таких случаях надежная изоляция подобных больных, тщательная дезинфекция отделения и аппаратуры являются единственными профилактическими мерами.
Стафилококковая инфекция является самостоятельной инфекционной проблемой у рассматриваемой группы больных. Бактериологически она выявляется довольно рано, клиническое же ее проявление зависит от степени поражения легких. Обычно это стафилококковая пневмония, выявляющаяся через несколько дней после начала заболевания, когда в организме больного находится уже несколько популяций бактерий.
В более поздних стадиях заболевания может высеваться и грибковая флора. В начале болезни она не имеет самостоятельного значения. Обычно высевается Candida albicans из крови, содержимого полых органов, мокроты и кала. Если применялись антибиотики широкого спектра, особенно в сочетании с глюкокортикоидами, то риск серьезных грибковых поражений значительно повышается. В норме грибковая флора находится в конкурентных отношениях с флорой кишечника, особенно колибациллярной. Подавление нормальной кишечной бактериальной флоры длительным применением антибиотиков является предпосылкой к усиленному росту грибков в организме, в том числе в легких.
Патофизиологические механизмы. Конечной целью лечения больного с СДРВ являются ликвидация гипоксии, восстановление функции аппарата внешнего дыхания и других органов, восстановление кислородного баланса в организме. Достижение этой цели зависит не только от качества лечения, но и от степени поражения организма, поэтому прогноз при СДРВ всегда сомнителен и неоднозначен. Между тем правильное представление о динамике развития и возможном исходе заболевания у больного с СДРВ чрезвычайно важно, так как ориентирует врача на правильные и необходимые действия.
С клинических позиций важно подчеркнуть, что при прогрессирующем СДРВ с применением интенсивной терапии, включающей ИВЛ, в большинстве -случаев опаздывают. ИВЛ начинают большей частью в третьей фазе, когда гипоксия в полном ходу и успела поразить (иногда необратимо) другие органы — мозг, почки, печень. Если пытаться оценивать в этих ситуациях субъективный фактор, то надо честно сказать, что в таком неблагоприятном ходе событий (помимо самого заболевания) чаще виновата физиологическая и реаниматологическая неосведомленность многих наших коллег — хирургов и терапевтов, искренне убежденных, что если больного «сажают» на аппарат, то «ему конец». Между тем предупредить губительное действие гипоксии еще во второй фазе СДРВ — одна из главнейших задач лечения. К сожалению, это не всегда удается, даже если все сделано вовремя.
Именно поэтому так важно оценить прогноз заболевания. Он бывает более определенным, когда удается в наиболее ранние сроки установить характер самых незначительных патофизиологических сдвигов, дать научно обоснованную трактовку их. Мы убеждены, что врач может предвидеть наиболее вероятное течение патологического процесса и на этой основе своевременно применить необходимые лечебные меры. В многообразном и запутанном СДРВ трудно разобраться даже опытному реаниматологу. Условия лечения подобных больных требуют не просто замены нарушенной функции (в данном случае функции дыхания), но также глубинного понимания патофизиологии происходящих расстройств, позволяющего правильно применить адекватное интенсивное общее лечение.
Диффузия газов и альвеолярно-капиллярная блокада. Переход газов из альвеол в крови и обратно представляет собой диффузию газов через проницаемую для них мембрану: молекулы газа переходят из зоны высокого в зону низкого парциального давления. Следовательно, у человека диффузия может быть выражена объемом газов (например, О2)г который способен пройти через альвеолярно-капиллярную мембрану за 1 мин при градиенте парциальных давлений, равном 1 мм рт. ст. У здорового человека диффузионная способность легких для О2 составляет 15—20 мл/(мин · мм рт. ст.). Эта величина возрастает при физической нагрузке. Через всю поверхность здоровых легких в организм может проникнуть более 6 л О2 в минуту. Обычно в клинической практике эту величину не определяют, поскольку результаты, полученные при ее расчете, сугубо ориентировочны.
J. Austrian и соавт. (1951) назвали нарушение диффузионной способности легких альвеолярно-капиллярной блокадой. Они обратили внимание на то, что синдром альвеолярно-капиллярной блокады неспецифичен. Он возникает при тяжелых заболеваниях и поражениях легких. Патогенез этого явления сложен и до конца не изучен. Во всяком случае, стало очевидным, что синдром альвеолярно-капиллярной блокады может быть обусловлен многочисленными причинами. В пользу этого говорит сложность структуры альвеолярно-капиллярной мембраны, обусловливающая многоступенчатость самого процесса переноса газов. Помимо основного фактора простой физической диффузии, в процессе переноса газов через мембрану участвуют и факторы, активирующие его и связанные с наличием в альвеолярно-капиллярной мембране особых образований — везикул, ускоряющих активный перенос веществ через мембрану, а также с наличием белков и липидов особой структуры, выстилающих поверхность алвеолы.
Компоненты патологии легочной ткани при СДРВ, которые определяют нарушение диффузии газов через альвеолярно-капиллярную мембрану, хорошо известны, хотя роль каждого из них мало изучена. Наиболее значимыми из этих компонентов являются интерстициальный (перикапиллярный) отек, гипертрофия альвеолярных клеток, образование гиалиновых мембран внутри альвеол и интерстициальный фиброз легких. С клинических позиций все четыре компонента следует рассматривать вместе как общую причину возникающего увеличения дистанции прохождения молекул О2 и СО2 и увеличения барьера между пространством альвеолы и эритроцитарным гемоглобином. В конечном счете парциальное давление газов в крови зависит от «дистанции пробега» и от разности парциальных давлений газа по обе стороны мембраны. С физиологической точки зрения в нормальных легких диффузия О2 через альвеолярно-ка-пиллярную мембрану имеет широкие пределы. Если у больного с увеличенной «дистанцией пробега», вызванной образованием тканевого легочного барьера, применять 100% О2, т. е. увеличить разность парциальных давлений O2 между альвеолярным газом и кровью, то можно снизить «диффузионные потери». Однако больной должен долго дышать 100% О2, чтобы достичь полного вымывания N2 из образовавшихся альвеолярных ловушек. Практически в начальных фазах СДРВ для этого требуется не менее 30—45 мин.
Синдром капиллярного просачивания и отек легких. Развитие интерстициального и альвеолярного отека с повышением левопредсердного или легочного венозного давления является следствием закона Старлинга, определяющего условия транскапиллярного жидкостного обмена. Механизмы, ответственные за развитие отека легких при нормальном легочном венозном давлении (так называемого отека с низким легочным давлением), достаточно сложны. Обычно называют три причины, обусловливающие отек: снижение онкотического давления плазмы, повышение легочной капиллярной проницаемости, изменение функции легочных лимфатических сосудов [Sta-ub N. С., 1974]. Первые два механизма часто комбинируются и приводят к увеличению скорости лимфообращения и повышению концентрации белков в лимфе легких [Demling R. H. et al., 1979]. Роль лимфы в поддержании нормальной анатомии и функции интерстициального легочного пространства исключительно велика. Однако массивные инфузии жидкостей, развитие инфекции, введение лекарств и изменения внутрилегочного давления существенно влияют на лимфатическую систему легких и могут способствовать возникновению отека их~. Если возникает функциональная блокада тока лимфы в сочетании с выраженным повышением внутрибронхиального давления, то в неподатливых легких жидкость быстро накапливается в легочном ин-терстиции даже при относительно малом изменении онкотического давления или легочной мембранной проницаемости.
ОДН, которая развивается в результате синдрома капиллярного просачивания и отёка легких, может быть двух типов. ОДН первого типа характеризуется развитием так называемого влажного легкого и оценивается сейчас как более благоприятное состояние. На фоне интерстициального отека легких определяется нормальное легочное капиллярное давление (судят по результатам исследования давления заклинивания легочной артерии) и отсутствует легочная гипертензия. Диуретическая терапия с использованием фуросемида, ультрагемофильтрация или ограничение жидкостной нагрузки достаточно эффективны.
При ОДН второго типа течение болезни более тяжелое, прогноз неблагоприятен. Главным патологическим симптомом является легочная гипертензия на фоне интерстициального отека легких. Легочная ангиография не выявляет легочных капилляров, которые при этом варианте бывают заполнены фибрино-выми (иногда эритроцитарными) микроэмболами. Обычно подобное состояние сочетается с выраженным ДВС-синдромом, преимущественно с его первой фазой (гиперкоагуляции). ОДН развивается стремительно и характеризуется тяжелой гипоксе-мией, обусловливающей необратимость заболевания. При этом, помимо мероприятий по поддержанию адекватной оксигенации крови (ИВЛ или как крайней меры — экстракорпоральной мембранной оксигенации), показано лечение с использованием стрептокиназы и гепарина.
Патология перфузии легких. Нарушения вентиляции при СДРВ происходят одновременно с расстройствами кровообращения в легких. Наиболее отчетливые нарушения легочного кровообращения развиваются главным образом в венозной системе и выражаются преимущественно в тромбоэмболии; при этом кровь механически шунтируется в неповрежденные сосудистые зоны. Тромбоциты в сгустках крови начинают высвобождать факторы, которые вызывают бронхоконстрикцию во всех зонах легких, что ведет к углублению синдрома «промахивания» и разобщению вентиляции и перфузии. Те же процессы, хотя и менее выраженные, наблюдаются в эмболах, возникающих в результате многократных переливаний крови. Наиболее общей причиной перераспределения легочного кровотока является левожелудочковая недостаточность с повышением давления в левом предсердии. При этом повышенное легочное венозное давление способствует увеличению легочного кровотока в области плохо вентилируемых зон легких и таким образом увеличивает шунтирование. Увеличение количества внесосуди-стой жидкости в легких, вызванное повышением легочного капиллярного давления, содействует закрытию малых дыхательных путей и коллапсу альвеол.
Другие причины увеличения легочного шунтирования при СДРВ включают механизмы, важность которых несомненна, но которые с клинических позиций бывает трудно оценить. Первый из них связан с ускорением пассажа эритроцита через легочные капилляры. Как известно, у большого числа больных на первых этапах развития СДРВ наблюдается гипердинамический синдром, который характеризуется очень высоким сердечным выбросом. Обычно регистрируют увеличение сердечного выброса в 2—3 раза в ранних стадиях после начала лечения. Особенно выражен этот синдром у больных, состояние которых осложнено сепсисом. С позиций физиологии сердечный выброс должен быть приспособлен по объему к уменьшенному числу легочных капилляров. В результате продолжительность среднего транзитного времени для каждого, эритроцита существенно снижается. Очевидно, что при таких обстоятельствах, особенно если усилен диффузионный барьер или имеется гиповентиляция, развивается неполная оксигенация гемоглобина, что может восприниматься как увеличение легочного шунтирования [West J. В., 1974]. Этот эффект еще более усиливается, если кровь, проникающая в легкие, имеет ацидотическую реакцию, которая смещает кривую оксигенации гемоглобина вправо.
Гипервентиляция и гипокапния. В реаниматологической практике высокий минутный объем дыхания (MOB) называют «гипервентиляцией». Этим термином можно охарактеризовать не только спонтанное дыхание больного, но также режим ИВЛ. С точки зрения физиологии гипервентиляция (одышка) представляет собой усиленный режим дыхания, обусловленный активацией дыхательного центра под влиянием изменившихся условий внутренней среды в организме, в частности при снижении РаО2 при возникновении ацидоза или повышении температуры тела.
Нарушения ритма и интенсивности дыхания являются также нормальной реакцией на тяжелую травму, боль, страх, раздражение брюшины. С учетом этого, по-видимому, более правильно не столько искать внутреннюю причинную связь между возникающей гипервентиляцией и биохимическими изменениями внутренней среды (хотя это тоже необходимо), сколько принять к сведению факт гипервентиляции как первого симптома развивающейся дыхательной недостаточности.
Ранний период развития дыхательных расстройств у больных в критическом состоянии характеризуется гипервентиляцией, приводящей к гипокапнии и умеренному респираторному алкалозу. Подобная спонтанная гипервентиляция может, по-видимому, иметь отношение к этиологическому фактору, т. е. может быть вызвана травмой, кровопотерей или инфекционным фактором лишь в самом начале.
Не существует убедительного физиологического объяснения раннего появления гипервентиляции. Однако известно, что в одних случаях это происходит на фоне ранней неадекватной оксигенации или позже, при полном развитии СДРВ, когда гипервентиляция может быть следствием развивающейся гипоксии, и тогда ее появление кажется вполне закономерным. В других случаях (пожалуй, в большинстве) гипервентиляция появляется без признаков гипоксии. Выраженная, гипокапния и обусловленный ею алкалоз нежелательны всегда, особенно у больных с пороками сердца, периферической сосудистой недостаточностью, аритмией сердца или при лечении дигиталисом. Поскольку гипокапния и дыхательный алкалоз — непременное следствие и аппаратной гипервентиляции, целесообразно по возможности предупреждать развитие этого состояния увеличением объема мертвого пространства с помощью дополнительной вставки между эндотрахеальной трубкой и респиратором. Алкалоз плохо переносится человеком. Его кажущаяся безвредность в противоположность ацидозу частично является результатом логарифмической природы рН-шкалы: равные изменения рН при алкалозе сопровождаются меньшими изменениями [Н+], чем при ацидозе.
Респираторный алкалоз оказывает существенное влияние на деятельность мозга. Этот вопрос был изучен J. Hinshaw и R. Booth (1941) при оценке деятельности пилотов в реальных условиях. При исследовании реакции пилотов в стрессовых ситуациях авторы обнаружили, что гипервентиляция нарушает точность различных производимых пилотами привычных процедур и объясняли это церебральной ишемией. S. S. Kety и С. F. Schmidt (1946) в хорошо известных теперь исследованиях, определяя изменения церебрального кровотока под влиянием изменений Рсо2, установили, что при спонтанной гипервентиляции у добровольцев, приводившей к снижению Рсо2 до 18 мм рт. ст., мозговой кровоток уменьшался на 32%. Продолжением этих исследований явились работы J. S. Meyer и F. Gotoh (1966), в которых в экспериментах на кошках было показано, что гипервентиляция, снижавшая Рсо2 до 10 мм рт. ст., существенно снижала Ро2 в коре мозга. При этом возникали также гистологические изменения в мозге.
Другие эффекты, вызванные респираторным алкалозом, выражаются в вазоконстрикции, снижении артериального давления, повышении числа циркулирующих эритроцитов при снижении общего объема циркулирующей плазмы, наконец, снижением концентрации Са2+ при повышении содержания общего кальция плазмы [Robinson J. S., Gray T. С., 1961].
Расстройства периферического кровообращения и лактат-ацидоз. Уже на ранних стадиях развития синдрома дыхательных расстройств наблюдается умеренное повышение концентрации L—. Обычно развивающийся лактат-ацидоз сочетается с низким сердечным выбросом, начальным дыхательным алкалозом и гипокапнией. Во второй фазе синдрома можно наблюдать нормализацию уровня L— в крови. Однако с переходом в третью и особенно в четвертую фазу вновь можно отметить повышение содержания L— в крови и лактат-ацидоз, которые развиваются теперь на фоне расстройств системного кровообращения. Подобная динамика содержания l- в крови и ацидоза характерна для больных с гиподинами-ческим синдромом. Однако описанную динамику L— крови вряд ли можно объяснить лишь системной циркуляторной недостаточностью и самим СДРВ, обусловливающими гипоксию. По-видимому, здесь действуют более сложные и неоднозначные факторы. Повышение уровня L— в крови наблюдается, в частности, при гипервентиляционной гипокапнии и в отсутствие существенных нарушений системного кровообращения. При этом содержание L— в крови быстро нормализуется при прекращении гипервентиляции [Robinson J.S., Gray Т. С., 1961]. Описано также повышение концентрации l- в крови после введения NaHCO3 [Haldi H., 1933].
W. Huckabee (1958), а затем его последователи показали, что пропорционально повышению L~ в крови повышается и уровень пирувата.
Лактат является нормальным метаболитом глюкозы, появляющимся в результате тканевого анаэробного гликолиза. При образовании L—появляется эквимолярное количество Н+. Это и определяет возможный сдвиг КОС в сторону ацидоза. Образование L— не дает организму существенной энергетической прибыли: большая часть калорического выхода при метаболизме глюкозы получается путем окислительного фосфорилирования.
Повышение уровня L— в первой фазе СДРВ бывает обычно умеренным (до 2—3 ммоль/л) и наблюдается 2—3 дня. Если кровообращение при этом стабилизируется, то большая часть L— может метаболизироваться и уровень его постепенно приходит к норме. При прогрессировании СДРВ с увеличением венозного примешивания и углублением артериальной гипоксе-мии как при гиподинамии, так и при гипердинамии гипоперфузия тканей усиливается. Концентрация L— продолжает повышаться и в ряде случаев достигает 4—6 ммоль/л. Обычно это сопровождается высоким отношением лактат/пируват.
Таким образом, системная гипоперфузия — наиболее важная причина лактацидемии. Другая очевидная причина лактат-ацидоза — артериальная гипоксемия — при тех величинах РаO2, которые допускают жизнеспособность тканей, как свидетельствуют данные W. Huckabee (1958), в общем не ведет к избытку продукции лактата. Все же лактацидемия является достаточно надежным индикатором гипоксии организма. При этом гипоксию следует рассматривать как глобальное явление для организма, возникающее в результате не одного, а множества факторов.
Возможность охарактеризовать гипоксию по концентрации лактата крови была использована W. Huckabee (1958). Автор взял за основу уравнение восстановления пирувата в лактат при участии систем NAD/NADH и вывел формулу, позволившую вычислить тот «избыточный» лактат, появление которого не объясняется исходной концентрацией лактата и пирувата. Этот показатель обозначает как ExL. Концепция W. Huckabee широко распространилась и используется в научных изысканиях по проблеме гипоксии.'По мнению этого автора и других исследователей, показателей ExL наилучшим образом коррелирует с другими показателями, характеризующими гипоксию, и с клиническими данными.
Однако концепция W. Huckabee вызвала также и критику. Основные аргументы возражающих сводятся к указаниям на отсутствие равновесных состояний реакций в живом организме, на различное содержание лактата и пирувата внутри и вне клетки, а также на изменения константы диссоциации. При сниженной перфузии тканей в кровеносное русло попадает большое количество L—, особенно из скелетных мышц. В норме печень и миокард способны к самоочищению от L—, т. е. могут активно метаболизировать его. При расстройствах периферического кровообращения, малом сердечном выбросе и в условиях гипоксемии это становится невозможным. При концентрации L,- в крови свыше 10 ммоль/л больные не выздоравливают. При этом почти весь лактат (свыше 80% его) определяется в виде ExL. В отсутствие почечной недостаточности или диабетического ацидоза некоторое снижение BE может объясняться, в частности, и повышением концентрации l- в крови. Таким образом, уровень лактата в крови можно считать прогностическим критерием.
Другим (негипоксическим) источником образования L- в организме является молочно-кислое брожение, которое происходит с участием микроорганизмов в анаэробных условиях; это нередко наблюдается у обожженных. В клинических условиях иногда используют также растворы, содержащие L—. В ряде случаев растворы лактата предпочтительнее растворов, например, гидрокарбоната натрия. Но если раствор, содержащий l-, дается больному, который не в состоянии метаболизировать собственный избыточно образующийся L—, то возникает лактат-ацидоз. Переливание фруктозы, а также введение больших доз норадреналина и изупрела повышает содержание l- в крови.
Должная клиническая оценка лактат-ацидоза может быть сделана при сопоставлении его с другими видами ацидоза. Клиницистам известно, что остро развившийся дыхательный ацидоз, достигающий по величине рН уровней, близких к терминальным, хорошо переносится организмом короткое время.
Хронический метаболический ацидоз с рН, близким к 7,25—7,20, часто наблюдаемый у больных с хронической почечной недостаточностью или диабетом (у больных, состояние которых очень тяжелое), не является смертельным и может длительно переноситься организмом.
Совершенно иначе обстоит дело с ацидозом, развивающимся в условиях низкого сердечного выброса, особенно если гипоперфузия сочетается с артериальной гипоксемией, т. е. у тех больных, которых мы называем критическими. Это связано с тем, что при низком сердечном выбросе, в частности при шоке любого происхождения, лактат-ацидоз возникает в самой клетке и, таким образом, касается всего организма в целом. Если почечный ацидоз обусловлен плохим выведением Н+ при нормальной скорости их образования в организме, то ацидоз при тканевой гипоперфузии характеризуется повышенной продукцией Н+ в условиях анаэробиоза и отражает нарушение метаболизма в клетке, в частности в митохондриях. При этом типе ацидоза создаются благоприятные условия для развития брадикардии и асистолии.
Метаболический алкалоз. Вместе с гипоксемией метаболический алкалоз является важнейшей причиной, формирующей критическое состояние больного при СДРВ. Если такое состояние вызвано продолжительным угнетением системного и органного кровообращения, т. е. если в основе критического состояния лежит длительный «синдром малого выброса», то чаще всего развивается выраженный компенсированный или декомпенсированный (в зависимости от обстоятельств и выраженности синдрома) ацидоз. В большинстве случаев в клинических условиях удается корригировать гипоперфузионный синдром, используя обычный комплекс мер реанимации и интенсивной терапии. Фаза метаболического ацидоза в этих случаях оказывается непродолжительной и вскоре переходит в метаболический алкалоз. Этому обычно предшествуют проявления начинающейся ОДН.
К дыхательному алкалозу, происхождение которого в ранних стадиях ОДН связано исключительно с гипервентиляцией, присоединяется алкалоз метаболического характера. F. D. Мооге и соавт. (1969) считают, что в тех случаях, когда состояние низкого кровотока достигает крайних степеней и ведет к смертельному исходу с поздним лактат-ацидозом, самым первым проявлением нарушений КОС организма служит комбинация дыхательного и метаболического алкалоза, который вначале выражается лишь в незначительном избытке оснований в крови. Одной из причин его возникновения является метаболизм цитрата натрия, попавшего в кровь больного при массивных гемотрансфузиях, обычных для подобных больных.
Однако заметный избыток НСО3— в организме может накапливаться лишь тогда, когда степень его экскреции почками значительно снижается. Именно такая ситуация возникает у больных в критическом состоянии, когда клубочковая фильтрация у них угнетается. Сопутствующим фактором является развивающийся при критическом состоянии вторичный гиперальдо-стеронизм. Непосредственной причиной его является стрессовое состояние и почечная гипоперфузия, вызывающая активацию ренин-ангиотензин-альдостероновой системы организма. Гиперальдостероновая фаза сочетается с исключительно высокой канальцевой реабсорбцией Na+ и упорной парадоксальной ацидурией, несмотря на плазменный алкалоз. Ацидурия (на первый взгляд, не сочетающаяся с алкалозом) является, как правило, прогностически неблагоприятным признаком. Нарборот, переход кислой реакции мочи в щелочную при упорном метаболическом алкалозе у больного в критическом состоянии оценивается как признак появления натрийурической фазы, обещающей скорое выведение избытка Na+ и, следовательно, ликвидацию алкалоза.
Важен еще один клинический аспект алкалоза—его влияние на кислородный баланс организма. Обычно больной с выраженным метаболическим алкалозом имеет хороший внешний вид: кожа теплая, розового цвета, без признаков цианоза, периферические сосуды достаточно расширены. Однако часто это сочетается с неспокойным поведением, иногда возбуждением и недостаточным контактом с медицинским персоналом. Нередко это бывает единственным клиническим признаком тяжелого состояния. Отрицательное влияние метаболического алкалоза в подобных случаях выражается прежде всего в его воздействии на диссоциацию оксигемоглобина: под влиянием высокого рН крови сродство гемоглобина к О2 значительно увеличивается и, следовательно, ухудшается отдача О2 гемоглобином в периферических тканях (эффект Бора). Единственными факторами, положительно воздействующими в таком случае на способность гемоглобина отщеплять кислород (за исключением 2,3-ДФГ, повышения температуры тела), являются накопление кислот в, организме и снижение рН. Таким образом, при алкалозе, несмотря на достаточно высокое насыщение гемоглобина О2, периферические ткани организма страдают от недостатка кислорода.
Терминальная гиперкапния. В развитии заболевания наступает период, когда нарушение отношения вентиляция/перфузия достигает наивысшего уровня и к тяжелой гипоксемии присоединяется гиперкапния. Механизм ее развития совпадает с механизмом гипоксемии: контакт вентилирующего газа с кровью и легких из-за разобщения газового и кровяного потоков невозможен. Отмечаются низкие величины Рсо2 выдыхаемого газа (реCO2.) и очень высокие цифры РаCO2. К факторам, способствующим гиперкапнии, относятся также обширные воспалительные процессы. В описанных ситуациях смерть наступает быстро.
Формирование легочного шунта. СДРВ у больных в критическом состоянии характеризуется прогрессирующей артериальной гипоксемией, которая наблюдается и в ранние, и в поздние сроки заболевания. Как уже указывалось, в начальных стадиях она сочетается с гипервентиляционной гипокапнией. Подобную комбинацию можно наблюдать несколько дней. Однако при неблагоприятном развитии заболевания гипоксия начинает сочетаться с гиперкапнией, и это является опасным прогностическим признаком. Другой характерной чертой гипоксемии является ее устойчивость к ингаляции 100% О2. В подобной драматической ситуации альвеолярно-артериальная разность Ро2 [P(A-a)O2] достигает 400—500 мм рт. ст. Это означает, что поражение легких имеет не только функциональный, но и анатомический характер: легкие не способны осуществлять адекватный газообмен. В возникновении высокой Р(А-а)Ог при ингаляции 100% О2 основную роль играет возникновение патологического и увеличение физиологического (т. е. прямых вено-артериальных сообщений нормальными каналами) легочного шунта. При меньших FiO2 могут иметь значение также нарушения равномерности распределения коэффициентов вентиляция/кровоток, а также, возможно, поступление в легкие крови с низким содержанием кислорода. Поскольку роль диффузии в клинической практике оценить очень трудно, а применение высоких концентраций кислорода делает нарушения диффузии маловероятной причиной гипоксемии, эти нарушения обычно не принимают во внимание как причину снижения РаO2 при СДРВ.
Таким образом, патогенетической сущностью ОДН при критических состояниях является веноартериальное примешивание, вызванное вентиляционно-перфузионным дисбалансом и легочным шунтированием. Конечным результатом нарушений легочного газообмена при СДРВ, обусловливающих состояние больного, является гипоксия.
Мы рассматривали подробно механизмы шунтирования крови в легких. Считаем необходимым напомнить, что у здоровых людей некоторое количество венозной крови с насыщением гемоглобина О2 около 70% поступает в левый желудочек сердца, не оксигенируясь. Это нормальный физиологический шунт, который образован прохождением крови через необширные, мало вентилируемые зоны легких, через бронхиальные сосуды и, возможно, некоторой частью коронарного кровотока. Общее количество оксигенированной в легких крови обычно менее 2 % сердечного выброса. Этот объем выявляется при ингаляции 100% О2 в течение 30 мин или более (проба Уленбрука). Предельно достигаемое РаОз при дыхании 100% О2 при давлении 1 атм (760 мм рт. ст.) в норме составляет 550—600 мм рт. ст. Теоретически с коррекцией на водные пары и СО2 оно должно быть около 680 мм рт. ст.
Что же является патофизиологическим механизмом, приводящим к прохождению 50—60% сердечного выброса через легкие без оксигенации в них, которое так часто отмечается у больных в крайне тяжелом, критическом состоянии?
С позиции патофизиологии это вентиляционно-перфузионный дисбаланс. Именно он является главной причиной повышения легочного шунта у наших пациентов. Возможны варианты подобного дисбаланса от сочетания хорошей перфузии с плохой вентиляцией или полным отсутствием вентиляции некоторых зон легких до сочетания высокой вентиляции с плохой перфузией или отсутствием ее.
Участки легких с плохой вентиляцией обязательно должны быть перфузируемы, чтобы проявился шунт., Если перфузия прекращается, то в этой зоне нет и шунта. Классические эксперименты провели в этом направлении Н. Nilsson и соавт. (1956), которые использовали трубку Карленса, чтобы путем окклюзии главного бронха выключить легкое из вентиляции. Вся проходящая через выключенную долю кровь попадала в левое предсердие неоксигенированной. В результате степень артериальной гипоксемии не снижалась даже при ингаляции 100% О2. Затем, когда кровоснабжение этой доли легкого прекращалось и невентилируемая доля переставала перфузироваться, артериальная оксигенация восстанавливалась до нормы.
Клинический эквивалент подобного эксперимента, ведущий к снижению вентиляции перфузируемых зон легких, по-видимому, может быть обусловлен тремя механизмами: констрикцией или частичной обструкцией больших бронхов, закрытием малых дыхательных путей и облитерацией альвеол. Сужение крупных дыхательных путей может быть вызвано раздражением их какими-либо ингалируемыми веществами, спазмирующими агентами, появляющимися при эволюции тромбоцитов, лекарственными средствами, нейроэндокринными реакциями организма. Подобная бронхоконстрикция или бронхообструкция может быть также обусловлена большим количеством недренируемого бронхиального секрета или какого-либо экссудата, который затем вызывает сужение просвета бронхов.
Концепция патологического венозно-артериального шунта была впервые предложена S. Berggren (1942). Согласно этой концепции:
QT = Qc + Qs,
где Qc — легочный капиллярный кровоток; Qs —кровоток через шунт; qt — сердечный выброс.
Общее уравнение шунта может быть выражено через содержание кислорода [Rahn H., Fahri L., 1964].
где Qs — общий легочный шунт, Qt — сердечный выброс, ССО2 – содержание О2 в легочных капиллярах, СаО2 —артериальной крови, СVO2, — смешанной венозной крови соответственно.
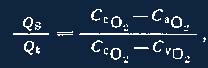 (1)
(1)
В клинических условиях удобно использовать уравнение, в котором СCO2 выражено через РА02:
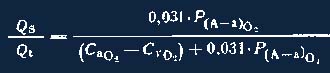 (2)
(2)
где 0,031 —коэффициент растворимости О2 в плазме, мД/(л-мм рт. ст.). Для вычисления раО2 используют формулу:
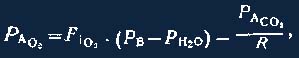 (3)
(3)
где Рв — атмосферное давление, Рн2о— парциальное давление (47 мм рт. ст.) водяных паров при 37°С, РАСО2—Рсо2 в альвеолярном газе, принимаемое равным PaСО2 P—дыхательный коэффициент, обычно принимаемый равным 0,8.
Уравнение (2) справедливо лишь при высоких РАО2 и РаО2, т. е. для тех случаев, когда насыщение гемоглобина О2 близко к 100%. У тяжелобольных с дыхательной недостаточностью, у которых это условие не выполняется, уравнение (2) может дать ошибочные результаты.
F. D. Moore и соавт. (1969) считают, что если РаО2 выше 100 мм рт. ст., то (независимо от FIO2) применять уравнение (2) можно. Первый расчет целесообразно сделать с использованием 100% О2 во вдыхаемой смеси. Вычисление легочного шунта по указанным показателям можно трактовать как тест на тяжесть поражения легких.
Наиболее точно легочный шунт можно определить при использовании катетера Свена — Ганса.
Эффективность вентиляции легких. В современной медицине для оценки легочного газообмена определяют Рао2 и Расо2. Согласно современным концепциям, Paо2, обратно пропорционально объему легочной вентиляции: чем меньше MOB, тем выше Рао2. Справедливость этой концепции применительно к здоровому организму была много раз доказана и не вызывает сомнений. В условиях дыхательной недостаточности закономерности значительно меняются. J. West (1971) установил, что Расо2 как и РаО2 находится в зависимости от вентиляционно-перфузионных отношений в легких и существенно меняется при поражении легких.
Прямое измерение и оценка Ра02 и насыщения гемоглобина O2 являются единственными способами оценки вентиляции легких. При постоянных концентрациях О2 во вдыхаемой смеси и pvq, изменения РаO2 зависят от нарушений отношения вентиляция/перфузия. Величина Ра02 дает возможность оценить в целом адекватность газообмена через альвеолярно-капиллярную мембрану. Другими словами, этот показатель дает возможность определить наличие или отсутствие в легких областей, где перфузия преобладает над вентиляцией. Если имеется информация о рао2 и о Рао2. то есть возможность рассчитать разность этих величин как показатель адекватности функции легких. При дыхании воздухом в условиях нормального атмосферного давления, Ро2 которого 159 мм рт. ст. (или около 150 мм рт. ст. с учетом увлажнения воздуха в легких), фактическое рао2 должно составлять 100 мм рт. ст.; при этом Ро2 равно 95—90 мм рт. ст. При дыхании смесью с FiО2, 0,5 (50% О2) Ро2 которой составляет около 350 мм рт. ст., Ра02 у здорового человека должно быть около 280—290 мм рт. ст. (за вычетом Рсо2 и Рн2о).
Патоморфология. При вскрытии погибших в результате выраженного СДРВ выявляется большое разнообразие патоморфологических данных, но имеется также множество сходных проявлений. Это связано с тем, что независимо от первичной этиологии в развитии СДРВ при критических состояниях имеется много общих патогенетических факторов. Из них наиболее важны интерстициальный отек с увеличением толщины межальвеолярных перегородок, прогрессирующий интраальвеолярный отек и наличие гиалиновых мембран в альвеолах.
Масса легких превышает нормальную в 3—4 раза, они кажутся раздутыми. На поверхности плевры можно видеть кровоизлияния и небольшие зоны ателектазов. Поверхность разреза легких обычно сочная, на ней также видны мелкие кровоизлияния; в остальных участках цвет легких остается нормальным. Часто наблюдаются участки пневмонии различных размеров, более яркие, чем окружающая паренхима. Почти всегда выражен трахеобронхит. Слизистая оболочка трахеи и бронхов темная. При наличии трахеостомы в ее зоне выражена воспалительная реакция.
Микроскопически можно выявить интерстициальный отек, который проявляется расширением альвеолярных стенок с выбуханием участков ткани в просвет альвеол. Видны также гиалиновые и фибринозные конгломераты на альвеолярных стенках и в альвеолах, фокальные альвеолярные и интерстициальные кровоизлияния. Определяются гиперплазия и гипертрофия альвеолярных выстилающих клеток. На истонченных альвеолярных перегородках можно видеть коллаген (рис. 4.2, а). В поздних стадиях коллагеновая выстилка эволюционирует до выраженного интерстициального фиброза, который сморщивает альвеолы и закупоривает их (рис. 4.2,6).
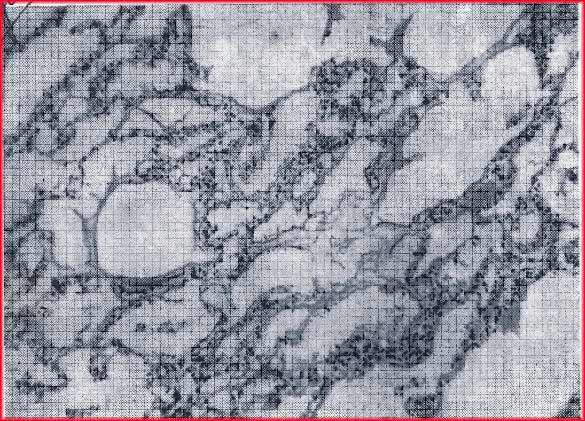
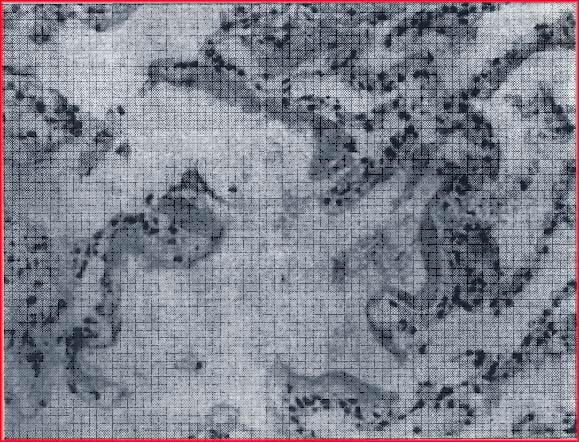
Рис. 4.2. Патоморфологическая картина легких при СДРВ.Х200. Окраска гематоксилин-эозином.
а — альвеолы расширены, в просвете их пристеночные гиалиновые мембраны, имеются альвеолярные геморрагии, межальвеолярные перегородки утолщены; б — массивные накопления гиалиновых мембран в альвеолах, мелкоочаговые кровоизлияния в межальвеолярные перегородки, которые значительно утолщены. Эпителий альвеол с явлениями гиперплазии, клетки округлой формы, ядра их крупные.
Изменения в легких, найденные при микроскопии, способны объяснить тот выраженный альвеолярно-капиллярный барьер для прохождения газов, который так четко проявляется в клинической картине.
В возникновении интерстициального легочного отека немалую роль играет инфекция. Установлено, что интерстициальный отек развивается при заражении обезьян стафилококковым энтеротоксином В, однако у них выявлялись также признаки дегенерации капиллярного эндотелия.
Многочисленные фибробластические пролиферации наблюдаются как в интерстициальной ткани, так и в альвеолярных клетках, но пролиферативные процессы начинают проявляться лишь через несколько дней после начала заболевания и в ряде случаев после начала лечения 100% О2.
При использовании метода ультратонких срезов и электронной микроскопии обнаруживаются изменения во всех клеточных элементах альвеол. Обычно возрастает число мембранозных (I тип) и гранулярных (II тип) выстилающих альвеолярных клеток. Увеличивается также количество макрофагов. Все эти клетки принимают участие в процессах регуляции функции поверхностной активности альвеол и их очищения. Пока неясно, какое отношение к сурфактанту имеют различные типы альвеолярных клеток. Очевидно, что появление в альвеолярной поверхности гранулярных клеток или макрофагов сочетается с уменьшением содержания сурфактанта в легких. Возможно, гранулярные клетки являются поглотителями сурфактанта, количество которого у больных с СДРВ существенно уменьшается.
Лечение. Синдром дыхательных расстройств является, как правило, одним из проявлений критического состояния. В связи с этим лечение его складывается из двух компонентов — общего, осуществляемого в зависимости от характера общей патологии, и специфического, направленного на коррекцию гипоксии. В большинстве случаев это респираторное лечение. Конечно, граница между общим и специфическим лечением весьма условна. Очевидно, например, что степень и выраженность дыхательной недостаточности зависят также от характера инфузионной терапии. Вместе с тем важен принцип комплексности ведения таких больных, в лечении которых имеет значение любое, даже самое мелкое обстоятельство.
Второе положение, которое хотелось бы подчеркнуть — особые условия и длительность лечения. Иногда оно продолжается неделями и происходит в условиях всякого рода психологических давлений на врача, в том числе со стороны родственников больного. Это придает особую окраску всему процессу лечения и требует большого напряжения моральных сил лечащего врача и всего персонала. Нередко благоприятный прогноз лечения полностью отсутствует, и это понимает не только врач, но и персонал отделения. Задача лечащего врача заключается в том чтобы дать правильную установку персоналу на все происходящее и не позволить угаснуть остаткам разумного оптимизма, без которого вообще невозможно выхаживание подобных больных.
Наконец, последнее, на что нам хотелось бы обратить внимание— это воздействие на организм больного самого процесса лечения, которое у больных в критическом состоянии почти всегда бывает весьма объемным. Больному (возможно, вполне обоснованно) переливают за короткое время 4—5 л жидкости. Между тем подобное лечение для организма чрезвычайно на-грузочно и в ряде случаев предопределяет развитие «влажного легкого». В связи с этим мы считаем важным подчеркнуть, что само лечение больных в критических состояниях — агрессия по своей сути, и это должен хорошо понимать лечащий врач.
Таким образом, лечение больных с СДРВ относится по своей природе к одному из самых сложных видов человеческой деятельности, требующему от врача сочетания личностных и профессиональных качеств. Однако основой успеха является все же глубинное понимание патологического процесса и свободная ориентировка в его обстоятельствах.
Общие принципы лечения. Производят катетеризацию крупной вены одним из доступных методов: через периферическую вену, путем пункции подключичной, внутренней яремной вены или большой подкожной вены бедра у места впадения ее в бедренную. Предпочтительнее пункционная катетеризация внутренней яремной или подключичной вены. Важно, чтобы конец интравенозного катетера располагался в непосредственной близости от правого предсердия или в нем. Это не только позволяет вводить концентрированные растворы, не опасаясь раздражающего воздействия их на интиму вены, но и дает возможность измерять ЦВД. При хорошем уходе такой катетер можно использовать в течение нескольких недель, а иногда и месяцев. Катетеризуют мочевой пузырь и точно регистрируют почасовой и суточный диурез. Наиболее удобны для этого одноразовые пластиковые мочеприемники с разметкой. У ряда больных возникает необходимость пункционной катетеризации лучевой артерии для контроля кислородного баланса по состоянию артериальной крови. Процедура должна выполняться лишь при положительных результатах пробы на состоятельность кровотока по локтевой артерии, артериальной дуге кисти и сосудистым анастомозам при пережатой лучевой артерии.
Если применяют сосудистую катетеризацию по Свену—Гансу, то лучше осуществлять процедуру из левостороннего подключичного доступа. Этим достигаются наилучшие условия проникновения катетера в легочную артерию. В таких условиях интравенозный катетер для обычных инфузий должен располагаться с другой стороны.
Необходимое для восполнения количество крови, различных растворов, сердечных средств и осмотических диуретиков определяется с учетом целого ряда показателей: ЦВД, артериального давления, частоты пульса, величины диуреза и др. Устойчиво определяемое низкое ЦВД, реагирующее повышением на внутривенные введения, является признаком функционально низкого ОЦК, требующего коррекции. Высокое пульсовое давление с четкими границами тонов при измерении отражает хороший сосудистый тонус. Поддержание диуреза на уровне 40—60 мл/ч с концентрацией Na+ в моче выше 30 ммоль/л и осмоляльностью мочи выше 700 мосмоль/кг свидетельствует о хорошей функции почек.
Все имеющиеся в распоряжении врача показатели тканевого кровотока должны использоваться как дополнение к информации о состоянии больного по показателям общего кровотока, артериального давления и др. Для этого определяют Ро2 и КОС артериальной крови, температуру тела, уровень пирувата и лактата в крови, исследуют рефлексы и мозговые функции.
Периодически определяют ОЦК. Это особенно важно, когда данные об объеме крови, артериальном давлении и ЦВД не однонаправлены и не совпадают. Не существует единственно правильной формулы для установления адекватного объема крови в организме. Целесообразно использовать расчет отношения измеренного объема к объему кровопотери или возмещения. У больных, в стабилизированном состоянии, но с нарушениями показателей давления или кровотока измерение ОЦК наиболее важно. Объем крови предпочтительнее определять с помощью радиоактивных изотопов (51Cr или 131I-альбумин). Период эквилибрации после введения метки целесообразно увеличить до 15—20 мин, поскольку в критическом состоянии кровообращение может быть существенно редуцированным и значительная часть крови может оказаться в медленно циркулирующей фракции. Дефицит ОЦК и его компонентов представляет собой разницу между истинным и найденным для данного больного по таблицам.
Желудочно-кишечный тракт должен быть опорожнен еще до того, как развилось критическое состояние. Для предупреждения аспирации желудочного содержимого необходим постоянный назогастральный катетер. Как уже отмечалось, даже хорошо раздутая манжетка эндотрахеальной трубки не всегда предупреждает попадание желудочного содержимого в трахею и возникновение аспирационной пневмонии. Последняя часто является непосредственной причиной смерти. Раннее кормление бесполезно для критически больного. При переходе на энтеральное питание необходимо создавать состояние некоторой гипогликемии, потому что глюкоза, введенная внутривенно, угнетает перистальтику и снижает аппетит.
Инфузионная терапия. При выраженном дефиците объема крови надо отдавать предпочтение переливанию донорской крови или ее компонентов (см. главу 5). Умеренный дефицит устраняют переливанием плазмозамещающих растворов, преимущественно белковых, и декстрана. При больших потерях крови отмытые эритроциты комбинируют с коллоидными и кристаллоидными растворами. Отношение объема переливаемой крови к объему коллоидных и сбалансированных солевых растворов должно быть не более 1 :3. При определении баланса жидкостей должны быть учтены и перспирационные потери воды. В среднем они составляют 750—1500 мл/сут. Принято считать, что объем переливаемых растворов декстранов, главным образом полиглюкина, должен быть равен объему перспирационных потерь, т. е. около 1 л [Tinker J., 1979].
Почечные потери жидкостей возмещают при помощи сбалансированных солевых растворов. Часть переливаемого стабилизированного солевого раствора идет на покрытие дефицита объема экстрацеллюлярной жидкости. После острой кровопотери, при перитоните и панкреонекрозе в течение первых 6 ч потери экстрацеллюлярной жидкости обычно минимальны, однако затем в связи с гемодилюцией объем внеклеточного пространства существенно уменьшается, причем этот процесс прогрессирует. Для лечения следует использовать солевые растворы в сочетании с кровью, коллоидными растворами и плазмоэкспандерами. При критических состояниях общим правилом является применение нескольких растворов разного назначения (коллоиды и кристаллоиды). Избыточное переливание свежей крови вызывает повышение гематокрита и вязкости крови. Повышается ЦВД, повреждаются легкие, возникает наклонность к тромбооб-разованию. Вместе с тем чрезмерное переливание солевых растворов приводит к уменьшению коллоидно-осмотического давления и возникновению отека мозга и легких и др. даже в тех случаях, когда почки функционируют хорошо.
Растворы декстранов (полиглюкин, реополиглюкин) имеют большое значение при лечении больных с ОДН. Это особенно важно в тех случаях, когда по каким-либо причинам другие коллоидные растворы (плазма, альбумин, растворы желатины) не могут быть использованы. Для поддержания объема плазмы наиболее целесообразно использовать крупномолекулярный декстран полиглюкин.
При сепсисе с артериальной гипотензией и низким объемным кровотоком, но без геморрагии необходимый объем возмещения жидкостей обычно велик. Однако переливание избыточного количества крови таким больным, как правило, оказывается неблагоприятным. Гематокрит целесообразно поддерживать не выше 30 л/л. При более низком гематокрите страдают кислородная емкость крови и общий транспорт О2, особенно у пожилых больных. Высокий гематокрит, косвенно указывающий на дефицит плазмы, связан с повышением вязкости крови, что также всегда нежелательно. При быстрых инфузиях кровь, как и растворы, должна быть подогрета до температуры тела.
Важно подчеркнуть, что стремление во что бы то ни стало корригировать нарушенные водные, солевые и кислотно-основные отношения нередко приводит к «перелечиванию» и выявлению неожиданных симптомов. Чаще возникают дилюционные симптомы: снижаются содержание гемоглобина и гематокрит, развиваются гипопротеинемия, гипонатриемия, уменьшается осмоляльность плазмы, а главное, легкие переполняются водой. Вовремя проведенные исследования ОЦК и его компонентов, а также систематическое взвешивание больного на специальных весах дает информацию о характере этих изменений и, позволяет быстро устранить их. Обязателен рентгенологический контроль состояния легких для определения избытка воды в них.
Проблема выбора инфузионной среды при лечении СДРВ в настоящее время стоит очень остро. В специальной литературе она выражается совсем не риторическим вопросом: коллоиды или кристаллоиды? (см. главу 5).
Развитие метаболического ацидоза в ранних стадиях заболевания не всегда является показанием к его коррекции гидрокарбонатом натрия. При возникновении лактат-ацидоза введение Na+ следует ограничить из-за возможности последующего развития метаболического алкалоза, лечение которого представляет несравненно более трудную задачу, чем устранение ацидоза.
Дилюционная гипонатриемия и гипопротеинемия как следствие избытка вводимой воды, так и в связи с хроническим метаболическим алкалозом в результате потерь через желудочно-кишечный тракт являются наиболее частой водной патологией у тяжелобольных. Оба синдрома довольно легко устранить последовательным определением электролитного статуса и замещением потерь электролитов. В дальнейшем необходимо тщательное наблюдение.
Однако нередко возникает гипернатриемия с высокой осмоляльностью плазмы. Чаще всего она является результатом введения лишнего Na+ при многократном введении оксибутирата натрия для синхронизации больного или натриевых солей антибиотиков. Нередко этот процесс выходит за рамки внимания лечащих врачей и поэтому плохо контролируется. Борьба с подобным осложнением не столь проста. Натрий быстро перемещается во внеклеточное пространство и тянет с собой воду. Вывести его оттуда очень трудно; кроме того, на это требуется время. Обычно применяют большие дозы салуретиков. Олигурия встречается очень часто. Необходимо рано начать контролировать осмоляльность плазмы и мочи, концентрацию Na+ в моче и плазме, а также содержание гемоглобина в моче. При ранней олигурии назначают диуретическую терапию. Предпочтительнее лазикс (фуросемид), дозы которого рассчитывают по эффекту. Нередко для выведения лишней воды необходима ультрафильтрация.
Диагноз острого канальцевого некроза не всегда означает необходимость немедленного гемодиализа. Малый объем мочи с высокой концентрацией Na+ (выше 50 ммоль/л) при низкой осмоляльности (около 300 мосмоль/кг) подтверждает диагноз острого некроза канальцев. Таких больных вести трудно, поскольку ненужный или слишком ранний гемодиализ может иметь тяжелые последствия в виде усиления отека легких.
Вазопрессоры. Применение вазопрессоров оправдано только в крайних случаях и в течение короткого времени. Практически во всех случаях предпочтительнее дофамин. Препараты а-адреномиметического действия (норадреналин) показаны при нарушении сосудистых функций. Они противопоказаны больным с нормальной сосудистой реакцией, которым в, основном необходимо возмещение потерянных объемов крови и лечение септического состояния. Следует избегать длительного лечения ва-зопрессорами, так как, например, уже через 3—4 ч после начала капельной инфузии норадреналина ухудшается перфузия тканей. На этом фоне нарастает лактат-ацидоз и метаболический ацидоз. Дозы дофамина различны — от 5—10 до 20— 40 мкг/(кг-мин) в физиологическом растворе.
Общим правилом ведения больных в критическом состоянии является воздержание от вазопрессоров, пока не устранены дефициты жидкостных объемов.
В клинической практике трудно оценить эффект вазопрессоров. Повышение артериального давления часто отождествляют с улучшением системной циркуляции крови и считают цель достигнутой. Между тем повышение артериального давления при введении вазопрессоров в условиях гиповолемии свидетельствует лишь о централизации кровообращения. Такое лечение не приносит большой пользы организму в целом.
Прекращать терапию вазопрессорами следует только постепенно. Успешным лечение можно считать лишь тогда, когда удается поддерживать в течение 4—6 ч нормальный или близкий к нему уровень артериального давления без введения вазопрессоров.
Бета-адреномиметические средства, препараты положительного инотропного действия (изупрел) и дигиталис могут применяться по показаниям тогда, когда высокое венозное давление и высокое давление в легочной артерии сочетаются с артериальной гипотензией, а также при тяжелом септическом шоке. Более точным ориентиром является высокое давление заклинивания легочной артерии.
Иногда при упорной левожелудочковой недостаточности хорошие результаты дает сочетанное капельное введение (через разные катетеры) дофамина и нитропруссида.
Глюкокортикоиды. Применение глюкокортикоидов в системе лечения критических состояний в последние годы стало весьма распространенным. Однако есть сведения, отрицающие пользу глюкокортикоидов при лечении больных в критическом состоянии (см. главу 5). Важно помнить, что через 24—48 ч терапия глюкокортикоидами может стать опасной. Главным показанием к использованию их является стойкая гипотензия. Если кратковременное применение даже больших доз гидрокортизона (до 1 г) не дает ожидаемых результатов, то в дальнейшем от него следует отказаться.
Гепарин. Поскольку для СДРВ постулировано и затем доказано положение о гиперкоагуляции, формировании легочной микроэмболии и ДВС-синдроме, применение гепарина у подобных больных становится необходимым. Целесообразно назначать малые дозы (500—1000 ЕД/ч). Наш опыт показывает, что важнейшим элементом успешного-лечения является постоянная скорость введения гепарина. Это условие может быть соблюдено при использовании «инфузоматов», а также при подкожном введении гепарина по 2500—5000 ЕД через 6 ч. Контроль гепаринотерапии осуществляют по коагулограмме или с помощью тромбоэластографии (см. главу 6). Бесконтрольное применение гепарина может быть опасным. В определенных ситуациях, в частности при контузии легких, обширной травме мягких тканей и жировой эмболии легких, применение гепарина может ухудшить положение.
Антибиотики. Нижние дыхательные пути у здоровых людей, как правило, стерильны. Совсем другая картина у больных, находящихся на ИВЛ через зндотрахеальную трубку или трахеостому. Дренажная функция бронхов у них подавлена, цилиарный аппарат не работает, естественный пассаж по нижним дыхательным путям, в том числе благодаря кашлевому механизму, практически невозможен. Все это создает основу для развития инфекции. Возникает ситуация, когда, несмотря на применение наиболее эффективных антибиотиков, принципиально невозможно стерилизовать нижние дыхательные пути. Тем не менее подавление активности бактериального компонента болезни и лечение антибиотиками пока являются единственными способами такого подавления.
После поступления больного в реанимационное отделение необходимо осуществить посев содержимого трахеи и посев крови, поскольку более поздние посевы, после применения нескольких антибиотиков, могут оказаться стерильными (это, конечно, не означает местного бактериологического благополучия).
Если выполняют фибробронхоскопию (через эндотрахеальную или трахеостомическую канюлю), то для посева берут содержимое бронхов.
После первоначального подавления инфекции вовремя начатой антибиотической терапией в нижних дыхательных путях чаще всего поселяются Candida и Pseudomonas. Такое положение может сохраняться длительно, поэтому важно не потерять контроль над уже подавленной инфекцией. Несвоевременная и необоснованная смена антибиотика может нарушить этот баланс и привести к проникновению флоры через альвеолярный или интерстициальный барьер с последующим развитием всего комплекса тяжелого воспалительного легочного процесса. Вместе с тем длительное применение антибиотика, не достигающее цели, сопряжено с выживанием резистентной флоры.
Свидетельствами неэффективности антибактериальной терапии являются устойчивая лихорадка, лейкоцитоз со сдвигом лейкоцитарной формулы влево, в ряде случаев ухудшение клинического состояния и рентгенологической картины.
Предпочтительнее использовать антибиотики короткими курсами в высоких дозах. Целесообразно определять концентрацию антибиотиков в крови, чтобы поддерживать ее на адекватном терапевтическом уровне. Это помогает также избежать побочных эффектов антибиотиков. Многие антибиотики, особенно аминогликозиды, плохо накапливаются в ткани легких, и тогда системный путь введения должен быть дополнен транстрахеальной инстилляцией антибиотиков.
Бактериологические аспекты СДРВ при критических состояниях в основном совпадают с проблемами, хорошо известными в хирургической бактериологии: опасностью нарушения равновесия нормальной флоры, главным образом флоры кишечника, устойчивой моноклонизации единственной резистентной флоры, опасностью дрожжевой инфекции, невозможностью стерилизации определенных областей человеческого тела, переносом больничной инфекции на раневые поверхности. Очевидно, что лечение долго может оставаться малоэффективным или неэффективным, пока анатомические барьеры остаются нарушенными и существует реальная возможность переноса инфекции.
Лечение больных в критическом состоянии, особенно при наличии упорной гипервентиляции или других признаков повреждения дыхательной системы, необходимо осуществлять при неукоснительном соблюдении правил асептики. Если возможно, то надо строго изолировать пациентов с больничной инфекцией и избегать их концентрации в одном месте.
У больных, находящихся на ИВЛ более 3—4 сут, целесообразно добиваться угнетения активности кишечной флоры. Для этого используют метод так называемой селективной деколонизации кишечника введением в желудок через зонд нерастворимых антибиотиков — полимиксина В, амфотерицина В, тобра-мицина. При этом: подавляется преимущественно грамнегативная аэробная микрофлора. По данным G. Hunefeld (1989), частота осложнений заболевания сепсисом или пневмонией достоверно снижается. У больных, леченных с использованием нерастворимых антибиотиков, отсутствует вторичное бактериальное обсеменение полости рта и глотки. Анаэробная кишечная микрофлора этим методом не подавляется.
Респираторное лечение. Искусственная вентиляция легких является главным компонентом лечения острой дыхательной недостаточности [Fairley H. В., 1990].
РаO2 и РаCO2—важнейшие показатели адекватности вентиляции. При спонтанной вентиляции РаCO2 равен 35—45 ммрт. ст. При ИВЛ предпочитают поддерживать РаСО2, на уровне не выше 33—35 мм рт. ст. По мнению Е. Campbell (1983), ИВЛ следует начинать, если PaО2 ниже 60 мм рт. ст. при дыхании атмосферным воздухом или ниже 80 мм рт. ст. при дыхании О2, а Рсо2 выше 56 мм рт. ст. Однако не все безоговорочно принимают эту рекомендацию. Адекватность вентиляции не может быть оценена по физикальным данным. Внимательное наблюдение за движениями грудной клетки и измерение MOB являются лишь непрямыми показателями. Наиболее адекватным методом контроля эффективности вентиляции служит определение PaCv Величина минутного объема вентиляции должна быть такой, которая позволяет добиться нужной оксигенации крови. Иногда необходимо увеличить MOB в 2—3 раза, чтобы получить искомый результат. Из этих соображений следует оценивать существующие номограммы для определения параметров вентиляции легких лишь как ориентировочные, пригодные только для начала вентиляции.
При использовании смесей с повышенным содержанием О2 (особенно при хронических заболеваниях легких) могут развиться вентиляторная недостаточность и респираторный ацидоз даже при нормальном Ра02. Этого можно избежать лишь при частом определении РаСО2. Подобное явление специфично для больных с хронической дыхательной недостаточностью и довольно редко встречается при СДРВ, т. е. тогда, когда легкие исходно не поражены.
Многолетнее злостное курение является причиной особо тяжелого течения дыхательной недостаточности у находящихся в критическом состоянии больных. У курильщиков всегда имеется обструктивный легочный процесс, и это является причиной ранней гиперкапнии, поскольку альвеолярное мертвое пространство у них повышено.
Необходимо избегать респираторного алкалоза. Желательно поддерживать РСО2 на уровне не ниже 30 мм рт. ст. и не допускать чрезмерного снижения его при ИВЛ. Если режимы вентиляции, подбираемые по адекватности артериальной оксигенации крови, таковы, что из-за высоких дыхательного объема и MOB приводят к выраженной гипокапнии (РаСО2 ниже 30 мм рт. ст.), то целесообразно увеличивать дыхательное мертвое пространство дополнительной вставкой между дыхательным контуром и трахеей.
Респираторный алкалоз опасен возникновением сердечной аритмии. Гипокапния, как уже говорилось, приводит к повреждению мозга в связи с уменьшением церебрального кровотока.
Аппаратная частота дыхания должна поддерживаться между 15 и 20 мин—1. У больных с хроническими обструктивными заболеваниями для обеспечения полного выдоха частота дыхания может быть около 10 мин—1. В других случаях, когда спонтанная вентиляция интенсивна, необходимо медикаментозное подавление ее для обеспечения условий проведения аппаратной ИВЛ, например при метаболическом ацидозе, лихорадке, пневмонии. В этих случаях частоту дыхания следует устанавливать около 25—30 мин-1 на короткий период. В большинстве случаев целесообразно начинать ИВЛ в высоком ритме, а затем постепенно снижать его.
Минутный объем и частоту ИВЛ следует подбирать с таким расчетом, чтобы была полностью обеспечена нормальная альвеолярная вентиляция (по показателям РаСО2)- ИВЛ с низким дыхательным объемом способствует не только задержке СО2, но и образованию ателектазов. С другой стороны, имеются доказательства того, что высокий MOB может повреждать активность сурфактанта, но это спорный вопрос. Оптимальный дыхательный объем вентиляции должен быть не менее 12 мл/кг при частоте от 10 до 20 мин—1. Это может предупредить образование ателектазов. Значительно больший MOB требуется при тяжелой хронической недостаточности, у больных острой пневмонией, а также при тромбозе мелких ветвей легочной артерии, когда заметно увеличивается альвеолярное мертвое пространство. В случаях выраженного нарушения вентиляционно-перфузионных отношений в легких объем альвеолярного мертвого пространства может быть столь большим, что невозможно обеспечить нормальное РаСО2. При обычно используемых давлении в дыхательных путях и MOB.
Влияние ИВЛ на кровообращение зависит от среднего внутригрудного давления. Артериальная гипотензия редко наблюдается у больных с изолированным поражением легких и здоровых в других отношениях. Обычно гипотензия возникает в связи с невосполненным дефицитом ОЦК, при угрожающей сердечной недостаточности или при фармакологической блокаде симпатико-адреналовой системы.
Необходимо по возможности избегать высокого избыточного давления в дыхательных путях. Однако установлено, что отрицательное давление в дыхательных путях не является полезным, несмотря на то, что именно оно положительно влияет на кровообращение.
Применяют также методику постоянного положительного давления в конце выдоха — ПДКВ. Оптимальное положительное давление в дыхательной системе аппарат — больной составляет около 5 см вод. ст. Считается, что такая методика существенно улучшает оксигенацию крови в легких. Конкретный результат лечения по данной методике оценить трудно, поскольку она используется в реальных условиях дыхательной недостаточна
ности, когда любые способы ИВЛ становятся принципиально неэффективными. Однако это лишь подчеркивает настоятельную необходимость применения методики ПДКВ у больных с ОДН [Suter P. et al., 1975].
Для большинства больных практически применяемый уровень ПДКВ колеблется от 1 до 15 см вод. ст. Важные критерии выбора величины ПДКВ — достижение наиболее низкой фракции мертвого пространства (отношения альвеолярного пространства к дыхательному объему) или наиболее высокой общей статической растяжимости, которую можно рассчитать на основе величин объема выдоха, и максимального давления в дыхательных путях.
Главный эффект ПДКВ заключается в повышении функциональной остаточной емкости (ФОБ), в результате которого улучшается оксигенация крови в легких. Это позволяет снизить FIO2, чтобы получить такой же уровень оксигенации, что и является задачей ИВЛ при СДРВ. Повышение ФОБ является в сущности результатом предупреждения естественного для СДРВ процесса закрытия дыхательных путей и включения в вентиляцию закрытых альвеол. Вентиляция коллабированных, но перфузируемых альвеол уменьшает шунт и тем самым гипоксемию. Увеличение ФОБ повышает статическую легочную податливость (растяжимость).
В настоящее время накоплен достаточный опыт применения ПДКВ, позволяющий объективно оценить достоинства и недостатки метода. Особенно ценны данные, приведенные в работах В. Д. Малышева (1989), W. Kuckelt и соавт. (1981), I. M. Weisman и соавт. (1982) и др.
Хотя совершенно ясно, что ПДКВ улучшает оксигенацию, остается неясным, как ИВЛ в таком режиме влияет на клиническое течение СДРВ. Пока нельзя однозначно утверждать, что ПДКВ увеличивает выживаемость больных [Springer R. R., Stevens P. M., 1979].
P. E. Pepe и соавт. (1984) сравнили рандомизированные группы больных, у которых в связи с основным заболеванием был высокий риск развития СДРВ. Группы различались тем, что в одной из них рано применяли ИВЛ, в другой дыхание у больных оставалось спонтанным. Исследования показали, что раннее начало ИВЛ в режиме ПДКВ, к сожалению, не предупреждало развития СДРВ.
Больные с низкой ФОБ, у которых потенциально возможно участие в газообмене мелких коллабированных дыхательных зон, обычно хорошо реагируют на режим ПДКВ. Если степень растяжения альвеол близка к максимуму, то применение ПДКВ не оправдано, так как может привести к повреждению легких. При эмфиземе легких у больных с высоким остаточным объемом режим ПДКВ при дыхательной недостаточности не показан.
Соотношение продолжительности инспираторной и экспираторной фаз при ИВЛ должно быть равно 1:3. Величина инспираторного давления обычно определяется податливостью легких и у некоторых больных достигает 25—30 см вод. ст. Снижение артериального давления в инспираторной фазе обычно свидетельствует о дефиците ОЦК, требующем восполнения. Таким больным показано дальнейшее возмещение объемов крови и жидкости или лечение кардиотоническими средствами. Поскольку уменьшение сердечного выброса пропорционально внутригрудному положительному давлению, последнее целесообразно поддерживать на более низком уровне. Этого можно достигнуть укорочением инспираторной фазы, которая, как уже указывалось, должна занимать не более 1/3 дыхательного цикла.
У больных с тяжелым обструктивным процессом в верхних и нижних дыхательных путях высокое инспираторное давление может быть совершенно безвредным в отношении кровообращения. Иногда в таких случаях высокий пик инспираторного давления просто необходим, чтобы обеспечить достаточную альвеолярную вентиляцию. В таких ситуациях разность между давлением в альвеолах и дыхательных путях может достигать 25—30 см вод. ст. В связи с этим внутригрудное давление у подобных больных бывает невысоким.
Концентрация О2 во вдыхаемой смеси должна быть такой, чтобы обеспечить адекватное Ра02. Исследования содержания О2 во вдыхаемой смеси и РаO2 должны быть проделаны одновременно. Приемлемый уровень РаO2 80—90 мм рт. ст. При хронических легочных заболеваниях Рао2 около 60 мм рт. ст. может быть достаточным, если системное кровообращение и гематокрит близки к норме. Как правило, чрезвычайно трудно достигнуть удовлетворительных величин РаО2. У больных в критическом состоянии с присоединившейся дыхательной недостаточностью.
Характерной особенностью больных с ОДН является необходимость повышать FiO2, чтобы поддержать удовлетворительный уровень оксигенации крови. Иногда дело кончается ингаляцией 100% О2. Это ведет к кислородной интоксикации. В эксперименте легочная токсичность 100%; О2 при 1 атм начинает развиваться через 36—48 ч. У здоровых людей ингаляция 100% О2 в течение 12 ч представляется безопасной [Van de Water G. et al., 1970]. Однако результаты бывают разными [Singer M., Wright F., 1974; Barber R. et al., 1970]. Все же имеется больше данных о том, что после 36 ч действия 100% О2 в легких появляются опасные гистологические изменения. Поврежденные, тем более септические легкие могут быть более чувствительны к токсическому воздействию кислорода. Установлено, например, что у мышей уничтожающий бактерии эффект макрофагов ингибируется 100% О2 [Huber H. et al., 1970]. К сожалению, более или менее определенный диагноз последствий кислородной токсичности не может быть поставлен морфологически даже после смерти [Hedley-Whyte J., 1970].
Гипербарическая оксигенация бывает почти неэффективной, если дыхательная недостаточность обусловлена веноартериальным шунтом. Кроме того; при дыхательной недостаточности, требующей ИВЛ, гипербарическая оксигенация неосуществима по техническим обстоятельствам (необходима барокамера, вмещающая, кроме больного, еще и респиратор). Важнейшим показанием к гипербарической оксигенации у находящихся в критическом состоянии больных является наличие анаэробной инфекции, отравление окисью углерода и врожденные пороки сердца синего типа.
Поскольку степень оксигенации тканей зависит от Рао2 последнее является главным показателем общей оксигенации. Уровень лактата, насыщение гемоглобина смешанной венозной крови О2 (SvO2) и артериовенозная разность по кислороду являются вспомогательными показателями степени оксигенации тканей. Лактат крови должен поддерживаться на уровне 2 ммоль/л или ниже, а насыщение SVO2 —около 60% или выше лри условии насыщения гемоглобина артериальной крови кислородом (Sa02) на уровне около 90%. Наиболее убедительными клиническими показателями тканевой оксигенации являются состояние сознания, цвет кожных покровов, слизистых оболочек и ногтевых лож, ЭКГ.
Необходимо избегать избыточного FiO2. He следует подвергать больного опасному воздействию высоких концентраций кислорода ради незначительного повышения содержания Оз в артериальной крови. Исключительным показанием к повышению FIO2o выше 0,7 является РаО2 ниже 60 мм рт. ст., однако по существу это уже акт отчаяния.
Чрезвычайно полезным в подобных ситуациях бывает использование пробы с дыханием 100% О2 перед повышением его концентрации во вдыхаемом газе. При 30-минутной ингаляции 100% О2 могут быть оценены альвеолярно-артериальная разность, Ро2 и, следовательно (приблизительно по таблице), фракция сердечного выброса, подвергающаяся шунтированию. Отсутствие повышения РаO2 в ходе пробы подтверждает наличие венозно-артериального шунта, т.е. свидетельствует об относительной нечувствительности к повышению Ро2 во вдыхаемой смеси.
Для больных, находящихся на ИВЛ, оптимальной FIO2 является 0,3—0,5. Умеренное повышение концентрации О2 выше содержания его в атмосферном воздухе не сопряжено с повреждением легких при проведении ИВЛ в течение нескольких дней. С другой стороны, это уменьшает вероятность гипоксемии в том случае, если даже произойдет случайное нарушение режима ИВЛ.
При выборе методов лечения дыхательной недостаточности у больных в критическом состоянии важным и даже принципиальным является вопрос о выборе оптимального пути доступа дыхательной смеси в легкие больного. Наш многолетний опыт показывает, что эндотрахеальная инкубация должна быть проведена как можно раньше. Большой вред приносят попытки обеспечить ИВЛ через маску, даже если при этом удается обеспечить нужную герметизацию. Опасность поступления воздуха в желудок, а содержимого желудка в глотку и затем в легкие с последующим уменьшением дыхательного объема и развитием синдрома Мендельсона — главные аргументы нашей позиции в этом вопросе.
Если эндотрахеальная трубка обеспечивает полный дренаж и возможность туалета трахеобронхиального дерева, то она может находиться в трахее до 48—72 ч. Обычно через 2—3 сут развивается трахеобронхит, который очень скоро становится гнойным и требует не только местного лечения, но и применения антибиотиков.
Мы считаем, что при достаточном дренаже трахеобронхиального дерева спешить с трахеостомой не следует. Не показано наложение трахеостомы также при абсолютно неблагоприятном прогнозе. Следует подчеркнуть, что в критическом состоянии переход на новый режим кислородного обеспечения через трахеостому сам по себе является отягощающим обстоятельством.
Однако если состояние больного улучшилось после начала ИВЛ и стабилизации оптимальных его режимов, но по состоянию легких предполагается длительная ИВЛ (8—10 дней и более), то трахеостомия должна быть произведена через 1—2 сут. В подобных случаях деканюляция после прекращения ИВЛ особой проблемы не представляет.
Существует проблема синхронизации больного с аппаратом. Спонтанное дыхание больного в периоде ИВЛ абсолютно недопустимо. У больных рассматриваемой категории на первоначальных этапах заболевания не нарушаются пороги чувствительности центральных регулирующих механизмов (ствола мозга, ретикулярной формации, каротидного синуса и аортальных сплетений) к Ро2, Рсо2 и рН крови и, следовательно, имеются предпосылки к спонтанному дыханию. Поскольку пораженные легкие не обеспечивают необходимый уровень РаO2, Расо2, pH, развивающаяся гипоксия приводит к форсированному дыханию, трудно подавляемому режимом искусственной вентиляции. Необходимое в подобных ситуациях подавление спонтанного ритма дыхания, называемое синхронизацией дыхания больного с аппаратом, можно осуществить при соблюдении определенной последовательности и этапности. Целесообразна такая последовательность:
1. Добиваются гипервентиляции, для чего MOB увеличивают до 15—20 л/мин. Подбирают такую частоту ИВЛ, при которой максимальное давление на вдохе не превышает 30 см вод. ст.
2. В отсутствие эффекта гипервентиляции внутривенно вводят 10—20 мг диазепама.
3. В отсутствие нужного эффекта внутривенно вводят 10—20 мг морфина.
4. Если синхронизации не удается достигнуть описанными способами, то необходимо ввести внутривенно оксибутират натрия (70—100 мг/кг).
5. В последнюю очередь вводят антидеполяризующие мышечные релаксанты (1.5—30 мг тубарина или 3—6 мг павулона). После введения тубарина может возникнуть гипотензия, которая продолжается 10—15 мин.
При достижении синхронизации дыхательной активности больного с ритмом аппарата врач должен с самого начала избрать правильную тактику. Иногда разумнее сразу же ввести релаксанты, вместо того чтобы последовательно и безуспешно «начинять» больного различными препаратами.
В настоящее время общепризнано, что ИВЛ не является адекватной заменой самостоятельного дыхания. Метод не лишен многих побочных эффектов и недостатков, которые порой не позволяют добиться удовлетворительной оксигенации крови в легких и обеспечить организм достаточным количеством кислорода. Это происходит по следующим причинам: 1) не всегда удается удовлетворительно вентилировать альвеолы у больных с большим объемом мертвого пространства и значительными воздушными «утечками» (бронхоплевральные фистулы); 2) объем газа, введенный в легкие с помощью положительного давления, распределяется не всегда эффективно, т. е. наблюдается гипервентиляция хорошо вентилируемых альвеол, что приводит к выраженным нарушениям вентиляционно-перфузионных отношений, особенно у больных с исходными их нарушениями; 3) при ИВЛ с положительным давлением всегда повышается внутригрудное давление, что может вызвать как чисто легочные повреждения (эмфизема, пневмоторакс, баротравма), так и нарушения функций сердечно-сосудистой системы, ЦНС, почек, гепатобилиарной системы; 4) принцип «все или ничего» (выключение спонтанного дыхания) приводит к тому, что при ИВЛ возникает слабость дыхательной мускулатуры; 5) как правило, во время ИВЛ существует проблема десинхронизации больного с аппаратом ИВЛ, которую зачастую трудно разрешить.
Не случайно активно ведутся разработки новых методов ИВЛ, призванных ликвидировать перечисленные недостатки обычной вентиляции и обеспечить адекватный газообмен в легких. К одному из таких методов относят высокочастотную вентиляцию легких (ВЧ ИВЛ), которую можно определить как вентиляцию легких с большей, чем нормальная, частотой ды-.хания [Froese А. В., Bryan А. С., 1987]. Существуют два вида ВЧ ИВЛ в зависимости от типа легочного газообмена [Mclntyre W. L, 1988]: 1) ВЧ ИВЛ| (с дыхательным объемом больше объема мертвого пространства), где газообмен осуществляется по конвекционному механизму, а частота дыхания не превышает 300 мин—1; 2) ВЧ ИВЛ2 (с дыхательным объемом меньше объема мертвого пространства), при которой газообмен осуществляется по неконвекционному механизму, частота дыхания может достигать 500 мин—1.
Первый вид ВЧ ИВЛ неплохо изучен. В литературе имеются сообщения об успешном использовании этого метода в некоторых клинических ситуациях. Установлено, что за счет снижения пика давления на вдохе ВЧ ИВЛ] существенно улучшает легочный газообмен у больных с воздушными «утечками», возникающими из-за перераспределения отношений вентиляции и перфузии [Carlon G. С. et al., 1981].
Однако пока не опубликовано данных о повышении выживаемости больных с бронхоплевральными фистулами при использовании ВЧ ИВЛ1. Более того, D. I. Pierson и соавт. (1986)v ретроспективно оценивая результаты лечения больных с бронхоплевральными фистулами, обнаружили, что в 37 из 39 случаев с помощью обычной ИВЛ удавалось адекватно вентилировать больных. При ВЧ ИВЛ] частота баротравм по сравнению с обычной ИВЛ не снижалась, хотя эта частота достаточно мала [Carlon G. С. et al., 1983]. Второе важное обстоятельство состоит в том, что снижение давления в легочных сосудах при ВЧ ИВЛ1 способствует и снижению внутричерепного давления у больных с травмой головы. Синхронизация волн ВЧ ИВЛ с частотой сердечных сокращений может значительно увеличивать ударный объем сердца, особенно при сердечной недостаточности [Pinsky M. R. et al., 1987]. Наконец, снижение выраженности движений в торакоабдоминальной области во время ВЧ ИВЛ делает этот вид вентиляции методом выбора во время проведения общей анестезии при литотрипсии.
ВЧ ИВЛ] весьма эффективна при проведении бронхоскопии и ларингоскопии. Транстрахеальная инжекционная ИВЛ может использоваться и в экстренных ситуациях, когда обычные методы ИВЛ по каким-либо причинам не могут быть использованы. К сожалению, при многих формах острой дыхательной недостаточности ВЧ ИВЛ: не имеет преимуществ перед обычной ИВЛ. Более того, при СДРВ с помощью ВЧ ИВЛ, не удается добиться адекватной оксигенации крови в легких, а гемодинамические влияния метода не отличаются от таковых обычной ИВЛ. Таким образом, можно констатировать, что в настоящее время ВЧ ИВЛ1 применяют в основном у больных с бронхоплевральными фистулами, при обеспечении ларинго- и бронхоскопии, а также при анестезии во время процедуры литотрипсии.
ВЧ ИВЛ второго вида обеспечивается как инжекционным методом (частота движений до 150 мин—1), так и осцилляционным. Механизмы газообмена при этом виде ИВЛ до конца не ясны. Высказываются предположения об осевой и пристеночной диффузии, но какая-то часть газа обменивается и по конвекционному механизму. При этом виде ИВЛ снижается среднее давление в дыхательных путях, однако существует опасность совпадения частоты осцилляции с резонансной частотой легких н развития в связи с этим баротравмы. Сообщения об улучшении газообмена в легких при ВЧ ИВЛ2 немногочисленны [Chang Н. К., 1984; Drazen J. M. et al., 1984]. В основном этот метод ИВЛ применяют в качестве «внутреннего перкуссора» для улучшения мукоцилиарного транспорта [Mclntyre N. R., 1988].
В последние годы появились сообщения о сочетанием применении традиционной и высокочастотной ИВЛ [Атаханов Ш. Э., 1985; Mogensen Т. et al.,, 1987]. Подобное сочетание методов ИВЛ позволяет снизить MOB на 1/3, а также уменьшить среднее давление в дыхательных путях, что способствует стабилизации показателей системной и легочной гемодинамики при адекватной оксигенации крови и легких.
Инверсионную ИВЛ можно определить как вентиляцию с соотношением продолжительности вдоха и выдоха более чем 1:1. В течение многих лет этот метод с успехом используют у новорожденных при респираторном дистресс-синдроме. Положительным моментом метода считают более длительную фазу вдоха, позволяющую расправить коллабированные альвеолы. При инверсионной ИВЛ повышение давления в дыхательных путях происходит без существенного увеличения пика давления на вдохе, т. е. более плавно. Существенный недостаток метода—дискомфорт больного, требующий частого введения седативных препаратов. Улучшение оксигенации крови в легких при инверсионной ИВЛ связано с повышением среднего давления в дыхательных путях, но в связи с тем, что это повышение происходит более плавно, отрицательные гемодинамические влияния инверсионной ИВЛ менее выражены. Сообщения об успешном использовании указанного метода вентиляции при СДРВ практически отсутствуют. Можно отметить лишь сообщения M. J. Gurevitch и соавт. (1986) об успешном лечении СДРВ инверсионной ИВЛ с соотношением продолжительности вдоха и выдоха 4:1.
Для лечения СДРВ применяют также вспомогательную ИВЛ с положительным давлением на вдохе. Метод основан на создании положительного давления в дыхательных путях во время самостоятельного вдоха больного. От вспомогательной вентиляции с постоянным положительным давлением метод отличается тем, что положительное давление создается только во время вдоха, а от довольно распространенной перемежающейся принудительной вентиляции легких — тем, что вдох осуществляется только при самостоятельной попытке больного вдохнуть. Вспомогательная ИВЛ с положительным давлением на вдохе позволяет восстановить функцию дыхательных мышц, снизить депрессивное влияние на сердечно-сосудистую систему и обеспечить адекватную оксигенацию крови в легких. Метод обеспечивает легкое отлучение больного от аппарата ИВЛ. В начальных фазах СДРВ применение вспомогательной ИВЛ вряд ли оправдано из-за высокой энергетической цены работы дыхательной мускулатуры, требующей дополнительных затрат О2 (иногда до 50% потребления О2), что недопустимо в условиях гипоксии.
В 1988 г. J. Sato и соавт. опубликовали результаты экспериментальных работ по применению разработанного ими нового метода ИВЛ, названного колеблющимся ПДКВ (fluctuating PEEP). Суть метода заключается в изменении уровня ПДКВ (3,75—11,25 мм рт. ст.) с помощью специального электронного клапана каждые 10 мин ИВЛ. Эксперименты проведены на собаках с асимметричным поражением легких. По сравнению с обычным ПДКВ увеличивались РаО2 и растяжимость легких, снижался легочный шунт. Отрицательные влияния на гемодинамику были не столь выражены, как при ПДКВ. Авторы делают вывод о целесообразности применения разработанного ими метода. ИВЛ у больных с асимметричным поражением легких.
В заключение краткого обзора новых, нетрадиционных методов ИВЛ отметим, что практически все исследователи, занимающиеся разработкой этих методов, справедливо указывают на возможность их использования только в случае неэффективности обычных режимов ИВЛ. На наш взгляд, у больных с СДРВ необходимо начинать ИВЛ в режиме перемежающегося положительного давления на вдохе и пассивном выдохе с большим дыхательным объемом (12—15 мл/кг) и малой частотой дыхания (14—16 в мин-1). При стойкой гипоксемии, в отсутствие явлений гиповолемии и левожелудочковой недостаточности показано использование ПДКВ с начальным уровнем 5 см вод. ст.
Необходимо помнить о возможном отрицательном влиянии ПДКВ не только на гемодинамику, но и на легочный газообмен, особенно у больных с асимметричным поражением легких. В связи с этим через 30 мин вентиляции легких с ПДКВ необходимо тщательно исследовать параметры центральной, периферической и легочной гемодинамики, а также газообмена,, желательно с использованием катетера Свена—Ганса. На основании анализа полученных данных можно обоснованно судить о целесообразности дальнейшего проведения ПДКВ. Только в случае безуспешности попыток стабилизации легочного газообмена и гемодинамики обычными методами можно прибегнуть к одному из видов нетрадиционной ИВЛ в зависимости от конкретной клинической ситуации. Безусловно, необходимо продолжать исследования для уточнения показаний и противопоказаний к применению различных методов ИВЛ у больных в критическом состоянии.
|
● |
● |
● |
● |
● |
● |
● |
● |