2.4. Варианты расстройств кислотно-основного состояния организма
Метаболический ацидоз.
Это состояние вызывается снижением содержания бикарбоната в плазме крови, которое может быть вызвано следующими причинами:
1) потерей организмом бикарбоната через кишечник или почки в результате диареи, кишечного свища, проксимального канальцевого ацидоза, ингибиции активности карбоангидразы;
2) увеличением продукции органических кислот (лактат, кетокислоты), избытком органических кислот при отравлениях ядами, например этиленгликолем;
3) нарушением почечной экскреции Н+ при почечной недостаточности и некрозе дистальных канальцев;
4) избыточным поступлением в организм кислых продуктов (NH4C1, гидрохлориды лизина или аргинина при печеночной недостаточности) или С1—, реабсорбируемых толстым кишечником у больных после наложения уретеросигмоанастомоза.
Конечная концентрация НСО3—, определяющая ацидоз, зависит не только от интенсивности поступления кислот или потери бикарбоната, но также от выраженности компенсирующей почечной реакции на ацидоз. При нормальной функции почек после некоторой задержки, продолжающейся 2—3 дня, общая экскреция Н+ (а следовательно, и синтез бикарбоната канальцами) при ацидозе может превышать норму в 10 раз.
Дыхательная компенсация метаболического ацидоза реализуется путем стимуляции стволовых центров, увеличивающей легочную вентиляцию. Эта вторичная компенсирующая реакция ведет к снижению Рсо2, в результате чего частично повышается рН. Она развивается и достигает максимума через 12—24 ч, поскольку гематоэнцефалический барьер довольно долго удерживает равновесие бикарбоната между плазмой и ликвором. Клинические наблюдения показывают [Albert M. D. et al., 1967J, что при устойчивом метаболическом ацидозе имеется следующее равновесие между бикарбонатом и Рсо2:
Рсо2=1,5[НСО3—] +8±2.
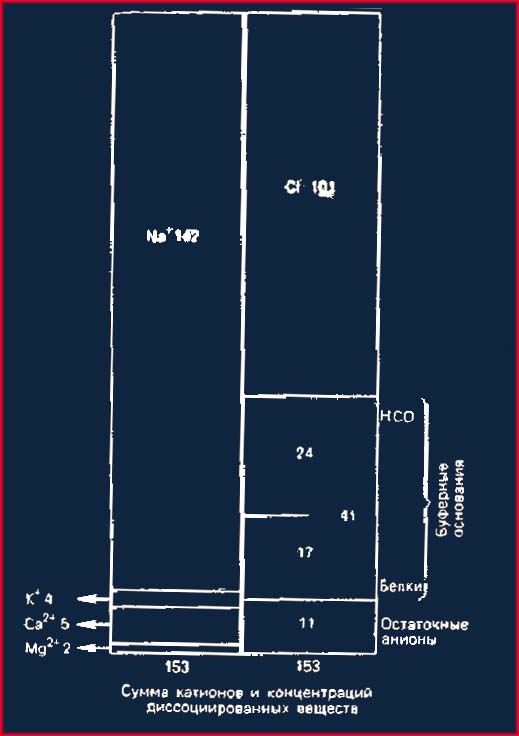
Состояние метаболического ацидоза обычно сочетается с явлением так называемого анионного несоответствия («анионный провал»), суть которого заключается в существенном расхождении показателя, отражающего концентрацию Na+, и суммы С1— и НСО3— [Emmett M., Narins R. G., 1977]. Чтобы понять принципиальную сущность явления, следует напомнить электролитные взаимоотношения в плазме, используя так называемую диаграмму [Gamble, 1950] (рис. 2.1). Поскольку в электролитном балансе взаимодействуют ионы различной валентности, диаграмма выражается в миллиэквивалентах, а не в миллимолях. Сумма концентраций катионов равна 153 мэкв/л (149,5 ммоль/л, из которых Na+ составляет 142 мэкв/л). Для сохранения электронейтральности сумма концентрации анионов также должна составлять 153 мэкв/л. Эту сумму обеспечивают главным образом С1— (101 мэкв/л), НСО3— (24 мэкв/л) и анионные группы белков (17 мэкв/л).

Рис. 2.1. Диаграмма Гэмбла. Объяснение в тексте.
Если принять, что сумма концентраций малых плазменных катионов (K++Ca2++Mg2+), пределы колебаний которой невелики, составляет примерно 11 мэкв/л и равна сумме концентраций остаточных анионов, то электролитное равновесие можно представить следующим образом:
[Na+] ≈[Cl—] + Bfl, т. е. BB ≈ [Na+] — [Cl—].
При истощении бикарбонатного (а в ряде случаев и хлоридного) пула электрическая эквивалентность поддерживается за счет возросшего содержания остаточных и фиксированных органических анионов [Oh M. S., Carroll H. J., 1977]. Таким образом, возникает как бы несоответствие между концентрацией Na+ и суммой концентраций НСО3— и С1—, которое в американской литературе именуют анионным несоответствием (провалом) (anion gap), столь характерным для метаболического ацидоза [Norman J., 1990].
Величина анионного несоответствия может быть вычислена следующим образом:
Анионное несоответствие = [Nа+]пл—([С1]пл+[НСОз ]пл).
На основе выраженности анионного несоответствия можно /различать два вида метаболического ацидоза, один из которых характеризуется высоким, а другой — нормальным анионным несоответствием.
Клиническая картина метаболического ацидоза может характеризоваться гипервентиляцией (например, дыхание Куссмауля при диабетическом ацидозе и особенно при диабетической коме) и нарушением некоторых функций ЦНС, например сопорозным состоянием или комой. Следует подчеркнуть, что клинических симптомов, патогномоничных для метаболического ацидоза, не наблюдается. У некоторых больных состояние ацидоза может вызывать тошноту и рвоту, однако с патогенетических позиций наиболее опасны вызываемое ацидозом угнетение сократимости миокарда и периферическая вазодилатация, которые могут вести к перегрузке левых отделов сердца и отеку легких.
При метаболическом ацидозе внутриклеточное накопление водородных ионов способствует движению К+ из клеточного во внеклеточное пространство. Возникает гиперкалиемия во внеклеточном секторе, которая особенно выражена у больных с почечной недостаточностью и олигурией. Гиперкалиемия наиболее часто наблюдается при ацидозе, вызванном накоплением неорганических кислот, и реже при ацидозе в связи с повышением концентрации органических кислот. При этом ацидоз нередко маскирует значительную потерю К+, которая становится очевидной лишь при проведении интенсивной корригирующей терапии. Как мы указывали, при различных вариантах метаболического ацидоза анионное несоответствие выражено по-разному или отсутствует. В определенной степени этот признак может иметь дифференциально-диагностическое значение и может облегчать клиническое понимание синдрома.
В табл. 2.4 приведены основные возможные варианты изменений концентрации НСО3—, С1— и анионного несоответствия при различных типах нарушений КОС.
В клинической практике метаболический ацидоз наиболее часто встречается при кислородном голодании тканей и образовании недоокисленных продуктов обмена (при переходе тканей на преимущественно бескислородный тип обмена веществ — анаэробный гликолиз) [Norman G., 1990]. Такое кислородное голодание чаще всего выявляется при тяжелых нарушениях кровообращения в результате массивной кровопотери или прогрессирующей сердечно-сосудистой недостаточности. Особенно большое количество недоокисленных продуктов образуется при полном прекращении кровообращения (клиническая смерть). Начало реанимационных мероприятий (массаж сердца и восстановление кровообращения) сопровождается выбросом этих кислых продуктов в общий кровоток. В подобных ситуациях метаболический ацидоз может быть резко выражен.
Таблица 2.4. Концентрации анионов при расстройствах КОС
|
Варианты сдвигов КОС |
[НСО3] |
[Cl—]
|
Анионное несоответствие |
Анионы, определяющие несоответствие |
|
Метаболический ацидоз (с анионным несоответствием): |
|
|
|
|
|
диабетический ацидоз |
↓ |
Без изменений |
↑ |
Кетоновые тела |
|
лактат-ацидоз при |
↓ |
То же |
↑ |
Лактат |
|
почечной недостаточности |
↓ |
То же |
↑ |
Сульфат, фосфаты |
|
при отравлениях |
↓ |
То же |
↑ |
Органические кислоты |
|
Метаболический ацидоз (без анионного несоответствия): |
|
|
|
|
|
Потеря бикарбоната |
↓ |
↑ |
Без изменений |
Отсутствуют |
|
увеличение кислотности (МН4С1) |
↓ |
↑ |
То же |
Отсутствуют |
|
Метаболический алкалоз |
↑ |
↓ |
То же |
Отсутствуют |
|
Хронический респираторный ацидоз |
↑ |
↓ |
То же |
Отсутствуют |
|
Хронический респираторный алкалоз |
↓ |
↑ |
То же |
Отсутствуют |
Примечание. Стрелкой обозначено снижение или повышение концентрации.
Обусловленный усиленным образованием кетокислот метаболический ацидоз является постоянным спутником тяжелого сахарного диабета.
Больная П., 24 лет, поступила с диагнозом: карбункул подбородочной области. В течение 4 дней температура тела высокая. С 10-летнего возраста страдает сахарным диабетом и постоянно получает инсулин (138 ЕД/сут). Обычно содержание сахара в крови 13—15 ммоль/л, в моче 130— 150 ммоль/л. Состояние при поступлении тяжелое: холодные кожные покровы, цианоз губ; возбуждение. Частота дыхания 36—40 мин—1, пульс 168 мин , артериальное давление 125/80 мм рт. ст. Содержание сахара в крови 15 ммоль/л.
Несмотря на немедленное применение инсулина (80+20+10+10 ЕД) в сочетании с дезинтоксикационной трансфузионной и кардиотоническои терапией, состояние в течение 7 ч не улучшилось, в связи, с чем больная в прекоматозном состоянии переведена в отделение реанимации. Содержание сахара в крови 18,5 ммоль/л, ацетона в моче 4+. Величина рН капиллярной крови 7,01. Остальные показатели КОС выходили за рамки расчетных. Последовательно перелиты 3 дозы (по 200 мл) 4% раствора NaHCO3. После переливания первой дозы рН 7,0, второй —7,23, третьей — 7,35. К этому времени Рсо2=22 мм рт. ст., АВ =11,6 ммоль/л, SB =15 ммоль/л, ВВ =34,5, BE -12 ммоль/л. В дальнейшем трансфузионная терапия в сочетании с инсулином позволила быстро улучшить состояние больной и добиться полной нормализации показателей КОС.
Распространенные воспалительные заболевания (перитонит, панкреатит и т. п.) также приводят к возникновению метаболического ацидоза.
Больная Б., 78 лет, поступила с диагнозом: острый холецистит, перитонит. Срочно оперирована. Обнаружены перфоративный холецистит, разлитой перитонит. Произведены холецистэктомия, дренирование брюшной полости. Состояние после операции крайне тяжелое из-за основного заболевания, преклонного возраста и сопутствующих заболеваний: кардиосклероза, ишемической болезни сердца, мерцательной аритмии. Показатели КОС: рН 7,18, Рсо2 32,5 мм рт. ст., АВ 11,6 ммоль/л, SB 13 ммоль/л, ВВ 33 ммоль/л, BE —16 ммоль/л, Ро2 64 мм рт. ст. После переливания 400 мл 4% раствора гидрокарбоната натрия и 500 мл свежецитратной крови: рН 7,49, Роо2 26 мм рт. ст., АВ 19 ммоль/л, SB 22,5 ммоль/л, ВВ 45 ммоль/л, BE —2,1 ммоль/л, Ро2 80 мм рт. ст. Состояние несколько улучшилось, но в последующем возникла двусторонняя пневмония, прогрессировали явления перитонита. На 6-е сутки после операции больная умерла.
Не менее часто метаболический ацидоз встречается при появлении относительного избытка нелетучих кислот, обусловленного значительной потерей оснований (кишечные и желчные свищи, диарея).
Таким образом, основными признаками метаболического ацидоза являются снижение в крови показателей SB, ВВ и BE. Компенсаторно снижается Рсо2. При декомпенсированных состояниях происходит снижение рН крови.
Острый метаболический ацидоз при рН менее 7,1 чрезвычайно опасен, так как при этом развиваются симптомы сердечно-сосудистой недостаточности. В клинических условиях столь низкий рН наиболее часто наблюдается при диабетической коме (кетоацидоз), после клинической смерти и других эпизодов угнетения системного кровообращения (лактат-ацидоз), при различных типах острых отравлений (этиленгликоль, соли аммония и др.). Примером могут служить следующие показатели метаболического ацидоза:
|
Компенсированный |
Декомпенсированный |
|
рН 7,38 |
7,28 |
|
Рсо2 28 мм рт. ст. |
30 мм рт. ст. |
|
АВ 18,3 ммоль/л |
13,7 ммоль/л |
|
SB 20 ммоль/л |
16,5 ммоль/л |
|
ВВ 45 ммоль/л |
42 ммоль/л |
|
BE -5 ммоль/л |
—9 ммоль/л |
Метаболический ацидоз, возникающий в связи с избыточной продукцией и накоплением лактата, называют лактат-ацидозом. R. В. Cohen и Н. F. Wood (1976) описали два типа лактат-ацидоза.
Лактат-ацидоз типа А (классический) возникает как следствие различных вариантов снижения перфузии тканей и прежде всего при шоке различного происхождения.
Лактат-ацидоз типа В развивается вследствие диабета (не путать с кетоацидозом), при почечной и печеночной недостаточности, инфекционных заболеваниях, токсических реакциях на лекарственные вещества, применении противодиабетических препаратов группы бигуанидов (например, метформина) и при наследственных расстройствах метаболизма, в частности при дефиците глюкозо-6-фосфата.
Клиническая картина лактат-ацидоза типа А определяется характером критического состояния, его вызвавшего. Как правило, наблюдаются гипотензия, цианоз, холодный пот в сочетании с гипервентиляцией. При лактат-ацидозе типа В чаще возникают симптомы отравления организма, проявляющиеся спутанностью сознания (вплоть до комы), одышкой. При этом в происхождении самого ацидоза центральную роль играет почечная недостаточность. Ацидоз, развивающийся у больных с тяжелыми отравлениями салицилатами, этиленгликолем, метанолом, паральдегидом и антифризами, как правило, является лактат-ацидозом. Уровень лактата в крови при этом повышается в 3—10 раз и достигает 8—20 ммоль/л.
Лечение острого метаболического ацидоза состоит в инфузии 50 мл 8,4% раствора гидрокарбоната натрия (50 ммоль) в течение 30—40 мин. Определяют рН и, если существенных изменений этого показателя не произошло, вводят гидрокарбонат натрия повторно в той же дозе. При тяжелом кетоацидозе необходимая доза гидрокарбоната натрия составляет 100— 150 ммоль [Ireland J. Т. et al., 1980], при лактат-ацидозе — от 500 до 1500 ммоль.
Раствор гидрокарбонат натрия готовят ex tempore. Стерилизацию порошка осуществляют кварцеванием с последующим его растворением в стерильной дистиллированной воде (стерилизация раствора кипячением не допускается).
Гидрокарбонат натрия применяют внутривенно в виде 5% и 10% растворов либо 8,4% и 4,2% растворов для удобства перерасчета на миллимоли NaHCO3. Поскольку 1 ммоль NaHCO3 весит 84 мг, в 1 мл 8,4%, раствора содержится 1 ммоль NaHCOs, в 1 мл 4,2% раствора — 0,5 ммоль.
Для приблизительного расчета необходимого количества гидрокаброната натрия при лечении метаболического ацидоза пользуются следующими формулами:
а) ВЕ х масса тела/2 =Х мл 5% раствора NaHCO3 (например, BE — 7 ммоль/л; масса тела 70 кг. Для коррекции метаболического ацидоза внутривенно надо перелить 7 х 70/2 =245 мл 5% раствора гидрокарбоната натрия);
б) 0,3 х ВЕ х масса тела = Х ммоль NaHCO3 (например, BE — 6 ммоль/л; масса тела 70 кг. Для коррекции метаболического ацидоза необходимо внутривенно перелить 0,3х6х70= 126 ммоль NaHCOs, т. е. 120—130 мл 8,4% раствора гидрокарбоната натрия).
В последние годы к лечению метаболического ацидоза большими дозами NaHCO3 стали относиться с осторожностью. Выявлен ряд нежелательных последствий, возникающих в связи с избыточным введением Na+. Важнейшими из них являются гипернатриемия и водная перегрузка, гипокалиемия и гипокальциемия.
Гипернатриемия и водная перегрузка. Первая чаще возникает при лечении лактат-ацидоза гипертоническим (8,4%) раствором NaHCO3. Наиболее опасным следствием подобной гипернатриемии является гиперосмоляльный синдром с высокой тоничностью плазмы (см. главу 1). Особенно нежелательно такое состояние при почечной недостаточности. Введение изотонического раствора NaHCO3 позволяет несколько снизить опасность этого осложнения. Рекомендуется также диуретическая терапия. В ряде случаев возникает необходимость прибегнуть к гемодиализу.
Практика показывает, что врачи нередко злоупотребляют внутривенным введением NaHCO3 с целью коррекции метаболического ацидоза после остро развившейся гипоксии дыхательного или циркуляторного происхождения, например после клинической смерти. Иногда в погоне за немедленной нормализацией КОС вводят очень большие дозы NaHCO3, не считаясь с возможностью задержки Na+. В процессе лечения следует учитывать, что в критических ситуациях, а тем более при клинической смерти организм переносит тяжелейшую биохимическую травму, равносильную стрессу в результате шока или другого критического состояния. Эта травма затрагивает все клеточные структуры, в первую очередь паренхиматозные органы и мозг. Существенным образом меняется и функциональная активность почек, которые становятся неспособными к нормальной экскреции электролитов. Немалую роль играет и развивающаяся после подобной травмы активация секреции альдостерона, приводящая к задержке Na+. Приводим собственное наблюдение.
У больной 37 лет с опухолью спинного мозга в периоде индукции анестезии наступила клиническая смерть с фибрилляцией желудочков. Из этого состояния больная выведена комплексом реанимационных мероприятий. Развился тяжелый метаболический ацидоз со сдвигом рН до 7,1 при BE —21 ммоль/л. С целью коррекции ацидоза внутривенно перелито 300 мл 8,4% раствора NaHCO3 (300 ммоль). По мнению врачей, результат не был достигнут, поскольку BE оставался неудовлетворительным (—10 ммоль/л). В связи с этим больная в течение ближайших 4 ч получила еще 250 ммоль NaHCO3. К вечеру метаболический ацидоз был корригирован полностью. Однако утром следующего дня выявлен декомпенсированный метаболический алкалоз со сдвигом рН до 7,55 и BE +12 ммоль/л. Диурез составил 500 мл/сут при плотности мочи 1,012 г/л. Состояние больной, несмотря на полное сознание и отсутствие явных признаков нарушения сердечной деятельности (кроме тахикардии) и дыхания, оставалось тяжелым. В течение последующих 2 сут лечение (помимо других общепринятых мероприятий) было направлено на форсирование диуреза с помощью лазикса. Эффект достигнут только на 3-й сутки лечения. Нормализация КОС наступила лишь на 5-е сутки.
В этом наблюдении врачи не сумели правильно прогнозировать течение болезни и перегрузили организм гидрокарбонатом натрия, который оказался скорее вредным, чем полезным, в условиях олигурии и задержки экскреции НСО3— и Na+.
Гипокалиемия возникает при интенсивной коррекции ацидоза гидрокарбонатом натрия, которая ведет к перемещению К+ в клеточное пространство. При этом осложнении целесообразно вводить препараты калия.
Гипокальциемия. При хронической почечной недостаточности концентрация Са2+ плазмы всегда низкая. Терапия гидрокарбонатом натрия в этом случае может привести к углублению гипокальциемии, так как возникающий относительный алкалоз усиливает связывание кальция с белками. Может развиться кальцийзависимая тетания.
Алкалоз. Возможно развитие как метаболического, так и респираторного алкалоза во время лечения острого метаболического ацидоза, возникшего в связи с задержкой органических анионов. При этом можно наблюдать быстрое повышение концентрации бикарбоната, а респираторная компенсация отстает из-за задержки восстановления равновесия уровня НСО3— между плазмой и цереброспинальной жидкостью. Рсо2 остается низким, не соответствующим повышенному уровню бикарбоната. При введении малых доз гидрокарбоната натрия опасность развития некомпенсированного алкалоза существенно уменьшается.
Ухудшение оксигенации тканей. В условиях хронического ацидоза в силу влияния эффекта Бора [Рябов Г.А., 1988] оксигенация тканей облегчается, так как сродство гемоглобина к кислороду уменьшается (смещение кривой оксигенации гемоглобина вправо). Однако этот эффект в определенной степени нивелируется снижением в условиях ацидоза концентрации 2,3-дифосфоглицерата. При терапии гидрокарбонатом натрия ввиду эффекта Бора сродство гемоглобина к О2 усиливается, но синтез 2,3-ДФГ запаздывает и эффект сдвига кривой оксигенации гемоглобина влево повышается. В результате, несмотря на хорошую оксигенацию гемоглобина, ткани страдают от дефицита кислорода [Narins R. G., Gardner L. В., 1981].
Парадоксальные изменения рН цереброспинальной жидкости. При терапии ацидоза гидрокарбонатом натрия, особенно у больных с кетоацидозом, повышение рН угнетает вентиляцию (действует хеморецепторный механизм регуляции дыхания) и Рсо2 возрастает. Как известно, коэффициент диффузии СО2 в отличие от гидрокарбоната натрия высок и быстро проникающая в цереброспинальную жидкость СО2 вызывает парадоксальное снижение ее рН. В результате возможно развитие ряда неврологических симптомов вплоть до судорог, сопора и комы [Posner J. В., Plum F., 1967].
Это обстоятельство должно быть использовано как аргумент против слишком активной терапии ацидоза бикарбонатом.
Применение ощелачивающего раствора трисамина для лечения ацидоза распространено меньше из-за трудности получения этого препарата и относительной его дороговизны. Некоторые преимущества трисамина (лучшее по сравнению с гидрокарбонатом натрия проникновение внутрь клетки) нивелируются побочными явлениями, возникающими при внутривенном введении препарата (в крови снижается содержание сахара и Са2+, повышается уровень К+, несколько угнетается легочная вентиляция).
Лечение трисамином показано при гипернатриемии, т. е. тогда, когда необходимо воздержаться от дополнительного введения Na+.
В ряде случаев правильно проведенная диуретическая терапия, которая снижает уровень К+ в крови (при гиперкалиемии), способствует устранению метаболического ацидоза.
Хронический метаболический ацидоз развивается у больных с почечной недостаточностью и почечным канальцевым ацидозом. Он не имеет отношения к накоплению органических анионов. Предпочтительнее консервативное лечение хронического метаболического ацидоза: больной должен получать гидрокарбонат натрия внутрь. Иногда прием его вызывает желудочный дискомфорт из-за образования СО2. В подобных случаях целесообразно заменять гидрокарбонат натрия смесью цитратов натрия и калия или лактатом натрия. Следует отметить, что ощелачивающий эффект этих соединений зависит от интенсивности их превращения печенью в НСО3~. Однако при тяжелом ацидозе печень не может метаболизировать эти соединения и подобное лечение противопоказано.
Метаболический алкалоз. Это расстройство вызывается повышением уровня бикарбоната в плазме и обычно сопровождается снижением содержания хлоридов плазмы. (При всех типах метаболического алкалоза имеют место нарушения баланса электролитов, которые по своей сути противоположны тем, которые могут наблюдаться при метаболическом ацидозе.
Сущность явления легче понять, если иметь в виду ключевое положение: алкалоз может быть вызван либо потерей большого количества кислот (через почки, желудок, кишечник), либо накоплением в организме большого количества бикарбоната. Но, поскольку почки в норме могут экскретировать большое количество бикарбоната — до 1000 ммоль/сут [Thomson W. S. Т., 1983], условием для возникновения алкалоза является уменьшение клубочковой фильтрации (почечная недостаточность) или повышение канальцевой реабсорбции бикарбоната, что в клинической практике случается чаще.
Существуют пять принципиально возможных причин метаболического алкалоза: 1) потери кислых компонентов через желудочно-кишечный тракт; 2) почечная недостаточность; 3) синдром Конна (первичный альдостеронизм); 4) вторичный альдостеронизм (постстрессовые состояния) и неуправляемая диуретическая терапия; 5) введение бикарбоната. За исключением синдрома Конна, все они одинаково часто встречаются в клинической практике.
1. При рвоте, наружном дренировании с целью отведения желудочного и дуоденального содержимого, пилорической непроходимости и других нарушениях нормального пассажа желудочного содержимого организм теряет Н+ и С1—, концентрация которых в плазме снижается. При этом в организме начинается продукция (или задержка почками) НСО3—. Физиологический смысл этого явления связан с поддержанием стабильности анионного пула. При быстром развитии алкалоза количество фильтруемого почками бикарбоната временно превышает количество реабсорбируемого, моча содержит больше NaHCO3 или КНСО3 и меньше С1—. В этом периоде снижение концентрации Na+ и К+ в организме связано именно с повышенной потерей их почками (или частично при рвоте).
Изменения (уменьшение) объема внеклеточной жидкости и изменения калиевого баланса влияют на реабсорбцию Na+ в почечных проксимальных канальцах, увеличивая ее, что, естественно, сопровождается вторичным увеличением реабсорбции бикарбоната.
С ослаблением рвоты или с ее прекращением алкалоз поддерживается повышенной реабсорбцией Na+ и НСО3—, которая в свою очередь обусловлена уменьшением объема внеклеточного сектора и потерей К+. При этом снижается экскреция Na+ и К+ почками. Моча при этом имеет кислую реакцию, так как повышена экскреция Н+. При щелочной реакции плазмы это явление называется парадоксальной ацидурией и характеризует состояние хронического стабильного алкалоза. Реабсорбцию НСО3— в проксимальных канальцах усиливают следующие факторы: уменьшение объема внеклеточного жидкостного сектора, истощение калиевого пула, гиперкапния, гипокальциемия и гипопаратиреоз.
Поскольку в почечных проксимальных канальцах бикарбонат не синтезируется, эти факторы могут лишь поддерживать метаболический алкалоз, но не вызывают его.
2. Для того чтобы развился почечный метаболический алкалоз, необходимо, чтобы суммарная экскреция почками Н+ (титруемая кислотность+МН4+—НСО3—) превышала эндогенную продукцию Н+. Это бывает при комбинации избыточного содержания в организме альдостерона (вторичный альдостеронизм) с истощением калиевого пула. Обычно при таком сочетании (развивающемся, например, после тяжелых оперативных вмешательств) экскреция почками Н+ усиливается. Этому способствует усиленный синтез NH4+, прбисходящий с участием Н+ (NH3 + HC1 = NH4C1), который затем выводится почками.
В общем усилению суммарной экскреции Н+ (и, следовательно, синтезу НСО3—) в дистальных канальцах способствуют следующие факторы: избыток минералокортикоидов, снижение калиевого пула, увеличение экскреции Na+ в почечных дистальных канальцах, повышение синтеза NH4+, гиперкальциемия, гипопаратиреоз.
Таким образом, эти факторы могут вызывать метаболический алкалоз (и тогда он называется почечным), а также поддерживать его.
3. Первичный альдостеронизм (синдром Конна, альдостерома) представляет собой классический пример почечного алкалоза. Избыток альдостерона ведет к усилению реабсорбции Na+ и увеличивает экскрецию К+. Тем не менее истощение калиевого пула может возмещаться ежедневным потреблением К+. Задержка Na+ увеличивает объем интерстициальной жидкости. Одновременно с этим повышается синтез NH4+ в организме. Подобная комбинация процессов обусловливает избыточную элиминацию Н+ из организма, которая не уравновешивается эндогенной продукцией его. Следовательно, здесь алкалоз поддерживается тем же самым механизмом усиления дистальной. реабсорбции НСО3—, который его инициирует. Это хронический вариант алкалоза.
4. Так называемый вторичный альдостеронизм как условие возникновения метаболического алкалоза может проявляться у больных, перенесших различные варианты стрессовых состояний, а также при массивной и длительной диуретической терапии.
Механизм алкалоза при длительной диуретической терапии, особенно у больных с отеками, обусловлен уменьшением артериальной емкости под влиянием альдостерона. Усиление фильтрации Na+ в дистальных канальцах усиливает тенденцию к потере К+. С этого начинается алкалоз, а поддерживается он усилением канальцевой проксимальной реабсорбции НСО3—.
5. Алкалоз может возникать в результате избыточного введения в организм NaHCO3 в условиях, когда почки не способны его вывести. Мы уже указывали, что за сутки почки могут вывести 1000 ммоль бикарбоната. Однако при почечной недостаточности клубочковая фильтрация снижена и задержанный в организме Na+ увеличивает объем внеклеточного пространства. Чаще подобные ситуации возникают при лечении лактат-ацидоза, развившегося в результате различных вариантов несостоятельности кровообращения.
В развитии метаболического алкалоза большую роль играют расстройства баланса К+ в организме. В настоящее время нет доказательств того, что потеря К+ может повышать экскрецию Н+. Однако комбинация калийуреза с альдостеронизмом дает именно такой эффект [Sebastian A. et al., 1978]. Известно также, что уменьшение калиевого пула в организме ведет к усилению проксимальной канальцевой реабсорбции бикарбоната. Потери К+ с рвотными массами, не превышающие 400— 500 ммоль, играют незначительную роль в поддержании метаболического алкалоза: адекватное возмещение этих потерь солевыми растворами достаточно быстро ликвидирует подобный алкалоз. Однако при больших потерях гипокалиемия может поддерживать алкалоз.
Повышение рН вызывает депрессию дыхательного центра и соответствующую задержку СО2 в организме. В результате компенсаторно повышается артериальное Рсо2, уравновешивающее высокую концентрацию НСО3—. Однако вследствие запаздывания изменений рН в цереброспинальной жидкости (по сравнению с кровью), связанного с низкой проницаемостью гематоэнцефалического барьера для бикарбоната, эта дыхательная компенсация алкалоза развивается обычно не ранее 12—24 ч после его начала. Таким образом, респираторный ответ на алкалоз предсказать трудно. Вместе с тем известно, что каждые 10 ммоль НСО3— на 1 л сверх нормы повышают Рсо2 на 6 мм рт. ст. [Narins R. G., Emmett M., 1980], но при Рсо2 55—60 мм рт. ст. опасность гипоксемии существенно возрастает.
Клинические аспекты. Метаболический алкалоз (острый) клинически проявляется симптомами гиповолемии и гипокалиемией. Возникают полиурия, полидипсия, иногда постуральная гипотензия, мышечная слабость. У некоторых больных развивается алкалотическая тетания из-за связывания белками ионизированного кальция. Концентрация К+ в плазме существенно снижена. Поскольку алкалоз вызывает замещение внутриклеточного калия ионами водорода, снижается также общий калиевый пул. Как правило, наблюдаются высокий уровень буферных оснований (высокие ВВ, SB, AB и BE), снижение концентрации С1— (ниже 95—85 ммоль/л). Однако вычисление показателя анионного несоответствия не позволяет получить опорных данных при постановке диагноза.
С клинических позиций различают два варианта метаболического алкалоза — солезависимый и соленезависимый, которые в целом различаются по объему натрийзависимого внеклеточного пространства и экскреции Na+ и С1— почками.
Солезависимый вариант может вызываться рвотой, потерями через желудочный зонд, диуретической терапией и сопровождается сокращением объема внеклеточного пространства. Алкалоз, обусловленный избыточным введением НСО3—, должен быть включен в эту категорию, так же как состояния после переливания лактата натрия и массивной гемотрансфузии (избыток цитрата натрия), которые сопровождаются снижением объема внеклеточного пространства и .потому не способствуют выведению избытка НСО3— почками.(Введение растворов солей в подобных случаях ведет к увеличению объема внеклеточного водного пространства, в результате чего диурез усиливается и налаживается экскреция избытка бикарбоната. Следует подчеркнуть, что цели коррекции алкалоза и гипохлоремии требуют введения как Na+, так и С1— (первого для увеличения объема внеклеточного пространства, второго для устранения дефицита хлоридов и, следовательно, для устранения анионного дефицита, развивающегося в процессе экскреции НСО3—).
Больной Л., 42 лет, оперирован по поводу ущемленной правосторонней паховой грыжи. В ходе операции выявилась эмпиема червеобразного отростка. Произведены грыжесечение, аппендэктомия, дренирование брюшной полости. Ближайший послеоперационный период протекал без осложнений, но на 3-й сутки стал прогрессировать парез желудка и кишечника, сопровождавшийся многократной рвотой. Введение назогастрального зонда и стимулирующая функцию кишечника терапия не помогли. Концентрация электролитов плазмы: К+ 3,33 ммоль/л, Na+ 130,4 ммоль/л, С1~ 88 ммоль/л. За сутки с мочой выделилось 92 ммоль К+ и 103 ммоль Na+. Показатели КОС: рН 7,55, Рсо2 47мм рт. ст., АВ 41 ммоль/л, SB 39 ммоль/л, ВВ 66,3 ммоль/л, BE 15 ммоль/л. Состояние оценено как субкомпенси-рованный гипокалиемический, гипохлоремический алкалоз. Назначено внутривенное вливание гипертонического раствора глюкозы с инсулином и К+ (9 г/сут КС1, около 120 ммоль К+), белковых препаратов, изотонического и гипертонического растворов хлорида натрия. Дважды поставлена гипертоническая клизма.
На следующий день состояние улучшилось, хотя оставалось тяжелым. Рвота прекратилась. Содержание К+ в плазме увеличилось до 4,1 ммоль/л,. потери К+ с мочой уменьшились до 61 ммоль/сут, рН снизился до 7,48,. BE — до 7,8 ммоль/л. Лечение было продолжено. На следующее утро состояние улучшилось. Рвоты не было. Восстановилась перистальтика кишечника. Содержание К+ в плазме 4,6 ммоль/л, выделение К+ с мочой 41 ммоль/сут. Величина рН достигла 7,46, BE 4,3 ммоль/л. В дальнейшем течение без осложнений. Больной выздоровел.
Так называемый солерезистентный (соленезависимый) тип алкалоза развивается вследствие избытка в организме минералокортикоидов (в частности, альдостерона) и дефицита К+. При этом объем внеклеточного пространства несколько увеличен (гиперволемия), реабсорбция Na+ в почках снижена и, следовательно, алкалоз не устраняется введением солевых растворов. Подобный тип алкалоза удовлетворительно корригируется массивной инфузией растворов КС1 в сочетании с антагонистом альдостерона альдактоном (верошпирон). При альдостероме единственным способом устранения алкалоза является удаление опухоли.
Возможен вариант алкалоза, когда больной с гиповолемией и, следовательно, с уменьшенным объемом внеклеточного пространства резистентен к инфузии солевых растворов. Это наблюдается при исключительно высоком дефиците К+ в организме (более 800—1000 ммоль). При этом концентрация К+ в плазме меньше 2 ммоль/л. Инфузия значительных количеств К+ в подобных ситуациях (конечно, если состояние больного не безнадежно) восстанавливает его способность положительно реагировать на лечение солевыми растворами.
Как уже указывалось, у ряда больных с застойной сердечной недостаточностью, циррозом печени или нефрозом, которых лечат массивными дозами диуретиков, часто развивается метаболический алкалоз. В таких случаях введение солевых растворов противопоказано, поскольку при этом увеличивается объем внеклеточного водного пространства и, следовательно, усиливаются отеки. Лечение проводится ацетазоламидом (диакарб), который в качестве ингибитора карбоангидразы усиливает выведение почками Na+, HCO3— и К+ и снижает, следовательно, выраженность алкалоза.
При метаболическом алкалозе, развившемся на основе почечной недостаточности (снижение клубочковой фильтрации), лечение солевыми растворами категорически противопоказано и речь может идти лишь о гемодиализе.
Респираторный ацидоз. Это расстройство КОС обусловлено повышением в крови Рсо2, которое является следствием снижения альвеолярной вентиляции.
Причинами респираторного ацидоза могут быть:
1. Депрессия дыхательного центра (травма мозга, инфекция, действие морфина (глубокая анестезия).
2. Нарушения нервно-мышечной проводимости и деформации грудной клетки (миастения, полиомиелит, кифосколиоз, отравление солями таллия).
3. Легочные заболевания (хронические обструктивные заболевания легких, астматический статус, отек легких, синдром дыхательных расстройств).
Основным компенсаторным механизмом респираторного ацидоза является повышение концентрации НСО3— в плазме, которое обеспечивается буферным связыванием СО2.
При остром респираторном ацидозе основным буферирую-щим фактором является небикарбонатный буфер — главным образом гемоглобин. Принципиальная схема буферирования выглядит следующим образом:
Н2СО3 + Буфер— →Н Х Буфер + НСО3—.
Эта реакция развивается немедленно и имеет своим результатом связывание Н+ и образование НСО3—. Концентрация бикарбоната в плазме повышается примерно на 1 ммоль на каждые 10 мм рт. ст. Рсо2 сверх нормы [Narins R. G., Emmett M., 1980].
При Рсо2 80 мм рт. ст. повышение концентрации НСО3— составит 3—4 ммоль/л и общая концентрация бикарбоната повышается лишь до 28—30 ммоль/л, что нельзя назвать достаточным для компенсации ацидоза. Более того, нередко в острой фазе респираторного ацидоза буферирование Н+ происходит без существенного повышения концентрации НСО3—. Однако если ацидоз продолжается и переходит в хронический, то непременно включается почечный механизм компенсации и концентрация бикарбоната плазмы постепенно повышается. Этому способствует то обстоятельство, что высокое Рсо2 усиливает обмен Na+ и Н+ в дистальных канальцах. Экскреция Н+ (связывающегося преимущественно с аммиаком) начинает превышать его эндогенную продукцию, поскольку усиливается синтез НСО3~ в почках. Такая компенсация респираторного ацидоза, которая должна быть признана главным путем компенсации, достигает максимума на 2—4-й день и именно в этот период может возникнуть компенсированная стабильность. Концентрация НСО3— плазмы увеличивается в этом периоде примерно на 3—5 ммоль/л при повышении Рсо2 на каждые 10 мм рт. ст. сверх нормы. Поскольку концентрация НСО3— увеличивается, компенсаторно снижается уровень С1—, который выводится почками преимущественно в виде хлорида аммония.
В клинической картине дыхательного ацидоза преобладают симптомы интракраниальной гипертензии, которая возникает из-за церебральной вазодилатации, вызываемой избытком СО2. Персистирующий респираторный ацидоз раньше или позже приводит к отеку мозга, выраженность которого соответствует степени гиперкапнии. Нередко развивается сопор с переходом в кому. При дыхании воздухом гиперкапния сочетается со снижением альвеолярного Ро2 и гипоксемией.
Основу лечения составляет немедленный перевод больного на ИВЛ. У ряда больных с началом ИВЛ и устранением симптомов гипоксии ухудшение состояния может быть обусловлено СО2-наркозом и последующим морфологическим поражением большего или меньшего количества нейронов. В тех случаях, когда предполагается перевод больного на ИВЛ, следует предусмотреть необходимость постепенного снижения Рсо2. Если это условие не соблюдается, то возникающий в постгиперкапническом периоде метаболический алкалоз цереброспинальной жидкости приводит к поражению ЦНС с развитием судорог и другими неврологическими симптомами.
Мы наблюдали подобную ситуацию в случае, когда женщина 46 лет, выведенная с помощью ИВЛ из тяжелого астматического статуса, характеризовавшегося повышением Рсо2 до 80—95 мм рт. ст., погибла от нарастающего поражения ЦНС на фоне упорного метаболического алкалоза через 9 сут после полного купирования астматического состояния и нормализации Рсо2.
Респираторный алкалоз. Состояние характеризуется снижением уровня Рсо2, возникающим в результате альвеолярной гипервентиляции. Основные причины респираторного алкалоза:
1. Стимуляция дыхательного центра (беспокойство, испуг, истерия, травма ЦНС, инфекция, новообразования мозга).
2. Метаболические расстройства (печеночная недостаточность, накопление метаболитов, грамотрицательный сепсис, передозировка салицилатов, лихорадка).
3. Нарушения функции легких (пневмония, астма с одышкой, эмболия легочной артерии, застойная сердечная недостаточность) в отсутствие гипоксии, гипервентиляция при ИВЛ.
В условиях гипервентиляции, снижения Рсо2 и результирующего повышения рН концентрация бикарбоната плазмы снижается. Потеря НСО3— происходит в два этапа. Первый является немедленным результатом реакции буферных систем крови на уменьшение концентрации угольной кислоты. Второй этап представляет собой более продолжительный ответ и проявляется включением почечных механизмов, усиливающих экскрецию НСО3—. Примерно так происходит компенсация алкалоза.
При реализации первого этапа компенсации происходит потребление НСО3— путем внутреннего буферирования Н+ по следующей схеме:
НСО3— + Н X Буфер → Н2СО3 + Буфер—.
В процессе участвует небикарбонатный буфер, роль которого в данном случае играет гемоглобин. В результате буферирования на первом этапе и потребления бикарбоната его концентрация в плазме снижается (примерно 2—3 ммоль/л на каждые 10 мм рт. ст. снижения Рсо2). Общее снижение [НСО3—] составляет не более 4—5 ммоль/л. Нижняя граница содержания его в плазме 20—18 ммоль/л.
Если гипервентиляционный синдром сохраняется и потеря СО2 легочным путем продолжается, то через несколько часов включается почечный механизм компенсации алкалоза. Он состоит в подавлении синтеза почками НСО3— и экскреции Н+. Снижается также канальцевая реабсорбция НСО3—. Экскреция NH4+ и титруемая кислотность мочи могут снижаться до нуля. В этом периоде выраженность снижения уровня НСО3— в плазме существенно выше, чем в начальных фазах, и может составлять 5 ммоль/л на каждые 10 мм рт. ст. снижения Рсо2. В ряде случаев SB становится ниже 15 ммоль/л. Следует сказать, что респираторный алкалоз — это единственный вариант расстройства КОС, когда при описанной последовательности компенсации рН может восстановиться до нормальных величин.
С клинических позиций симптоматика при остром респираторном алкалозе более выражена, чем при хроническом. Ведущими патогенетическими моментами являются повышение тонуса мозговых сосудов под влиянием дефицита СО2 в крови и снижение в связи с этим объемного мозгового кровотока. Могут иметь место парестезии кожи конечностей и вокруг рта, мышечные спазмы в конечностях, легкая или более выраженная сонливость, головная боль, иногда более глубокие нарушения, сознания вплоть до комы.
Лечение заключается в устранении причины, вызвавшей гипервентиляцию и гипокапнию (например, купировать приступ истерии). У больных, находящихся на ИВЛ, иногда достаточно увеличить вставку между эндотрахеальной трубкой и адаптером (т. е. увеличить объем мертвого пространства), чтобы Рсо2. нормализовалось при оставшейся достаточной для хорошей оксигенации альвеолярной вентиляции.
|
● |
● |
● |
● |
● |
● |
● |
● |